
Асцит (водянка живота) – это скопление в брюшной полости свободной жидкости, количество которой способно достигать 25 литров. В 75% случаев этот недуг возникает в результате цирроза печени, в 10% его провоцируют злокачественные новообразования, в 5% — сердечная недостаточность. При асците значительно увеличивается объем живота и наблюдается прогрессирующее нарастание веса. Такое осложнение сильно утяжеляет протекание основного заболевания и ухудшает прогнозы на выздоровление.
Что такое асцит
Явление, при котором в брюшной полости начинает скапливаться жидкость, называется асцитом. Развиваться он способен как быстро, за несколько дней, так и долговременно — на протяжении недель или месяцев.
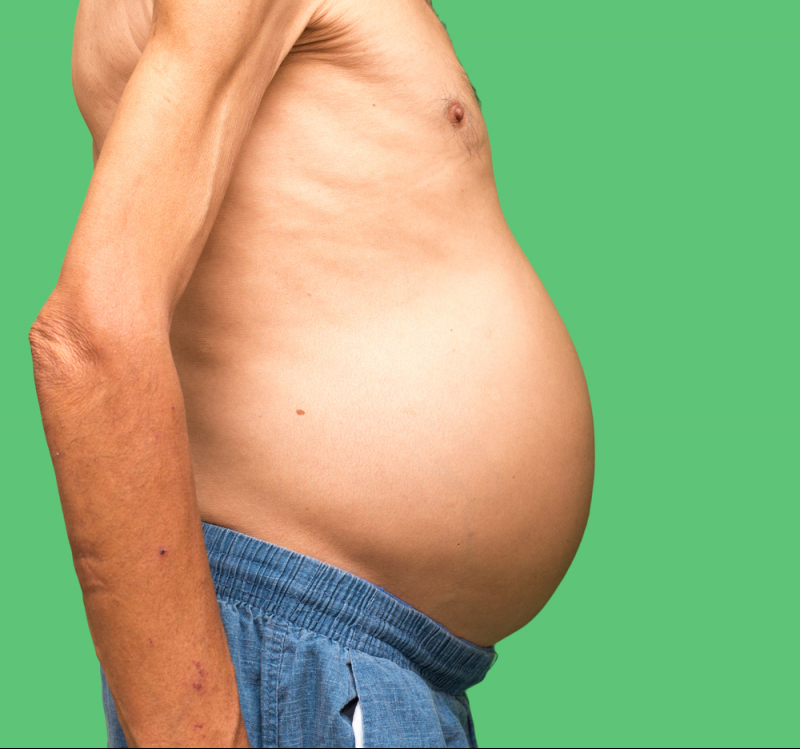
В полости живота расположена селезенка, желчный пузырь, печень, желудок, часть кишечника. Ограничена она брюшиной, состоящей из двух слоев. Между ними у здорового человека скапливается небольшое количество жидкости. Постепенно она начинает всасываться в лимфатические узлы и освобождает место для новой.
Но иногда по разным причинам скорость образования воды увеличивается или происходит замедление ее всасывания в лимфу, из-за чего в брюшине скапливается жидкость в большом объеме. Такое явление провоцируют различные заболевания.
Классификация
В зависимости от того, какое количество жидкости скапливается в брюшной полости, выделяют три стадии асцита:
- небольшая – не более 3 л;
- умеренная – 3–10 л;
- значительная – 10–20 л и более.
Виды асцита по наличию инфекции:
- стерильный;
- инфицированный;
- спонтанный бактериальный перитонит (воспаление брюшины).
Кроме того, бывают следующие формы недуга:
- хилезная – возникает на последней стадии цирроза печени, при хроническом воспалительном процессе в кишечнике или обструкции части лимфатического протока;
- туберкулезная – развивается в результате поражения брюшной полости туберкулезом;
- геморрагическая – возникает при травмах селезенки, печени, тромбозе печеночных вен, прободении стенки кишечника, кровотечении в результате распада опухоли.
Причины
Развитию асцита способствуют патологии брюшной полости и соседних органов.
Чаще всего к скоплению жидкости в животе приводят:
- заболевания почек, печени, сердца;
- опухоли;
- туберкулезный перитонит;
- панкреатит;
- повреждение лимфатических сосудов;
- микседема;
- нарушение питания.
Заболевания сердца
К причинам возникновения асцита относят:
- сердечную недостаточность;
- констриктивный перикардит.
Сердечная недостаточность развивается при нарушении сократительной способности миокарда. Развитие левожелудочковой недостаточности приводит к скоплению крови в системе нижней полой вены. Переполненные сосуды расширяются, в них повышается гидростатическое давление. В результате этого жидкость выходит из сосудистого русла и возникают отеки.
Кроме того, кровь из системы воротной вены проходит через печень и тоже поступает в нижнюю полую вену, из-за чего развитие сердечной недостаточности провоцирует повышение давления в воротной вене, приводя к формированию асцита.
Констриктивный перикардит представляет собой воспаление наружной оболочки сердца (перикарда), которая состоит из двух листков. Внутренний листок начинает утолщаться и уплотняться, препятствуя максимальному расширению органа и наполнению кровью. В результате этого скапливается кровь в нижней полой вене, провоцируя отеки и асцит.
Болезни печени
Асцит может являться осложнением:
- цирроза печени;
- синдрома Бадда-Киари;
- поражения воротной зоны.
При циррозе печени нормальные клетки частично замещаются фиброзной тканью. Прогрессирование заболевания значительно снижает функциональную активность органа, приводя к развитию печеночной недостаточности. При такой патологии скорость образования альбуминов (белков плазмы крови) сильно уменьшается. В результате снижается онкотическое давление плазмы и свободная жидкость выходит из сосудистого русла.
При синдроме Бадда-Киари развивается тромбоз печеночных вен в том месте, где они впадают в нижнюю полую вену. В конечном счете нарушается отток крови из печени, в системе воротной зоны повышается давление и начинается асцит.
При поражении воротной зоны, когда соответствующая вена сдавливается опухолью или закупоривается тромбом, возникает портальная гипертензия и асцит.
Заболевания почек
Почки осуществляют регулирование водно-электролитного баланса и способствуют выведению токсинов и продуктов обмена веществ. Некоторые болезни нарушают их функционирование, в результате чего в организме происходит задержка жидкости и появление отеков.
К асциту приводит:
- хроническая почечная недостаточность;
- нефротический синдром.
При хронической почечной недостаточности поражаются нефроны, из-за чего снижается мочеобразующая функция почек. Кроме того, при таком заболевании активизируется ренин-ангиотензин-альдостероновая система, регулирующая кровяное давление и объем крови. Вследствие этого возникает гипертензия и задерживается натрий и жидкость в организме, что приводит к развитию отеков и асцита.
При нефротическом синдроме нарушается целостность почечного фильтра, из-за чего белки плазмы крови в большом количестве проходят через него и выводятся вместе с мочой. В результате этого снижается онкотическое давление, способствуя выходу жидкости из сосудистого русла. В итоге развиваются генерализованные отеки и асцит.
Панкреатит
При панкреатите активация пищеварительных ферментов осуществляется непосредственно в поджелудочной железе, приводя к ее самоперевариванию. Когда заболевание начинает прогрессировать, нарушается целостность органа и активированные ферменты попадают в брюшную полость.
Там они провоцируют развитие воспаления (перитонита), для которого характерно расширение кровеносных сосудов и выход жидкости в брюшину. При этом образуется псевдокиста, которая ограничивает такой процесс, поэтому объем транссудата составляет лишь несколько сотен миллилитров.
Перитонит и анасарка
Перитонит представляет собой воспаление серозной оболочки брюшины. Развивается он при попадании в брюшную полость бактериальной инфекции через кровоток. При этом к очагу происходит миграция лейкоцитов в большом количестве, провоцирующих расширение сосудов и возникновение асцита.
Анасарка является крайней степенью отека, при которой скопление жидкости наблюдается в подкожно-жировой клетчатке ног, рук, туловища и полостях организма (перикардиальная, плевральная и брюшная). К причинам возникновения относят сердечную недостаточность, заболевания печени, гиперальдостеронизм, микседему.
Эндометриоз и плеврит
При эндометриозе слизистая оболочка матки (эндометрий) разрастается в местах, которые для нее нетипичны, то есть в других органах, в том числе в брюшной полости. Развиваются такие симптомы, как нарушение мочеиспускания, боли в животе, происходит скопление жидкости в брюшине.
При плеврите воспаляются листки легочной плевры, из-за чего жидкость может проникать в плевральную полость.
Туберкулез кишечника и рак печени
Туберкулез кишечника развивается довольно редко. Когда заболевание прогрессирует и снижаются защитные силы организма, бактерии начинают распространяться в другие ткани и органы, в том числе и в брюшную полость. В результате возникает воспалительный процесс, приводящий к расширению кровеносных сосудов и выпоту жидкости в брюшину.
При раке печени повреждается ее структура и нарушаются функции. С увеличением размера опухоли сдавливаются крупные внутрипеченочные сосуды. Орган перестает работать, в воротной вене повышается давление и развивается водянка живота.
Повреждения лимфатических сосудов
Заболевания, которые связаны с нарушением оттока лимфы, также осложняются асцитом.
Водянка живота развивается в результате:
- повреждения грудного лимфатического протока;
- филяриатоза лимфатических сосудов;
- метастазов опухоли в лимфоузлы.
Когда из-за травмы или разрушения сосудистой стенки новообразованием повреждается целостность нижнего отдела грудного лимфатического протока, то происходит излитие лимфы в брюшную полость. Вследствие этого сдавливаются внутренние органы, в том числе и нижняя полая вена. В результате в венозной системе повышается давление и увеличивается количество жидкости, поступающей в брюшину.
Филярии являются разновидностью глистов, которые обитают и размножаются в организме человека. При отложении самкой яиц в крупные лимфатические сосуды создается препятствие, из-за чего прекращается отток лимфы от брюшной полости и развивается асцит.
Лимфоузлы представляют собой своеобразные фильтры, не позволяющие распространяться опухолевым клеткам и инфекционным агентам. Через них осуществляется отток лимфы из брюшной полости. Метастазирование опухоли приводит к нарушению этого процесса и созданию предпосылки для возникновения водянки живота.
После операции
Чрезмерное количество транссудата удаляют с помощью трубки, введенной через прокол в брюшине. Но иногда наблюдается послеоперационный асцит, когда жидкость после процедуры скапливается очень быстро. Происходит это обычно при циррозе печени на последних стадиях.
Симптомы
К основным признакам асцита относят увеличение живота и массы тела. Когда человек стоит, то живот у него выглядит очень большим и отвисшим, а если он ложится на спину, то боковые фланки распластываются. Может выпячиваться пупочное кольцо из-за того, что повышается внутрибрюшное давление.
Симптомы водянки зависят от заболевания, которое стало причиной ее появления. Развиваться они могут очень быстро или на протяжении многих месяцев.
| Симптом асцита | Описание |
| Отеки нижних конечностей | Возникают при повышении давления в брюшной полости, которое приводит к нарушению оттока лимфы по лимфатическому протоку и крови по нижней полой вене. В результате происходит повышение гидростатического давления, провоцирующее выход жидкости в межклеточное пространство и развитие отеков ног |
| Температура | Сам асцит не повышает температуру тела, но этому способствуют основные заболевания, которые приводят к развитию водянки живота. Это перитонит, панкреатит, цирроз печени, опухоли |
| Боли | Развитию болевого синдрома способствуют заболевания, являющиеся причиной асцита: цирроз печени, синдром Бадда-Киари, воспаление брюшины, панкреатит, опухоль, эндометриоз. Иногда большое скопление жидкости сдавливает органы брюшной полости, усиливая боль |
| Тошнота и рвота | Тошнота и рвота на начальной стадии развития асцита обусловлены основным заболеванием. Но по мере того как болезнь начинает прогрессировать, сдавливается желудок и кишечник. В результате человека начинает тошнить и рвать даже после употребления небольшого количества пищи |
| Увеличение печени и селезенки | Асцит может сопровождаться увеличением печени (гепатомегалией) и селезенки (спленомегалией). Причиной такого состояния бывает цирроз печени, опухоль, болезнь Бадда-Киари, сердечная недостаточность |
| «Голова медузы» | Еще одним симптомом асцита является «голова медузы». Так называются расширенные вены брюшной стенки, которые наблюдаются в результате скапливания большого объема асцитической жидкости. При выпирании живота сильно натягивается кожа на нем и вены хорошо просвечиваются под кожным покровом |
| Желтуха | При асците наблюдается желтуха, когда видимые слизистые оболочки и кожа окрашиваются в желтый цвет. Возникает она при заболеваниях печени, которые сопровождаются нарушением ее функции |
| Одышка | Одышка при асците происходит из-за того, что в брюшной полости повышается давление и ограничивается подвижность легких |
| Обезвоживание | Обычно при асците не происходит потеря жидкости из организма. Однако, когда она поступает в брюшную полость из сосудистого русла, то происходит снижение объема циркулирующей крови и возникают характерные признаки обезвоживания |
Диагностика
Асцит диагностируется врачом даже без специального исследования. Для этого он прощупывает брюшную полость пациента, постукивая и оценивая эффект. При патологии звук над жидкостью приглушенный, а благодаря легким ударам образуются волны по стенке живота с одной стороны.
Глубокая диагностика подразумевает следующие исследования:
| Метод диагностики | Что выявляет |
| Биохимический анализ крови | Определяет количество белков, почечных ферментов, креатинина, мочевины, натрия, калия и т. д., изменение уровня которых указывает на сбои в конкретных органах и системах |
| Коагулограмма | Позволяет изучить характеристику свертывающей системы крови, изменяющейся при циррозе печени |
| УЗИ органов брюшной полости | Помогает обнаружить в брюшной полости жидкость и определить причину развития асцита (опухоль, цирроз печени и т. д.) |
| Лапароскопия брюшины | С помощью эндоскопа определяется жидкость в животе и забирается ее небольшое количество для выявления причины водянки |
| Пункция (лапароцентез) | Прокол брюшной стенки позволяет обнаружить жидкость, которую потом исследуют в лаборатории |
| УЗИ органов грудной клетки | Выявляет изменения со стороны сердечной мышцы, способных привести к развитию асцита |
| Компьютерная и магниторезонансная томография | Помогают обнаружить жидкость в брюшине, если другие методы исследования неэффективны |
| Гепатосцинтиграфия | Исследование печени при помощи радионуклидов помогает оценить цирротическое поражение органа, приводящее к асциту |
| Ангиография | Ввод контрастного вещества обнаруживает изменения в сосудах, которые провоцируют развитие водянки |
Медикаментозное лечение
Независимо от того, какая причина спровоцировала асцит, патологию следует лечить вместе с основным заболеванием. Чтобы избавиться от транссудата, обычно назначают диуретики. С их помощью лишняя жидкость переходит из брюшной полости в кровяное русло, уменьшая симптомы водянки. Сначала больному дают маленькую дозу препаратов, чтобы не допустить развития побочных эффектов. Постепенно дозировку повышают.
Чаще всего врач назначает следующие мочегонные средства:
- амилорид;
- триамтерен;
- спиронолактон.
При этом обязательно следует принимать препараты калия (Панангин, Калинор, Орокамаг, Аспаркам). Врач проводит ежесуточный контроль диуреза пациента и в случае неэффективности терапии назначает более сильные лекарства (гидрохлоротиазид, Триампур).

Кроме диуретиков, следует принимать средства, укрепляющие стенки сосудов – Диосмин, витамины P и C, и лекарства, не позволяющие жидкости выходить за пределы сосудистого русла (Реополиглюкин).
Чтобы улучшить обмен печеночных клеток, вводят белковые препараты. Обычно для этого врач назначает 20% раствор альбумина или концентрированную плазму. Если водянка имеет бактериальную природу, то применяют антибиотики – Рифампицин, Стрептомицин, Канамицин.
Хирургическое лечение
К основным хирургическим методам относят:
- Лапароцентез. В стенке живота делают прокол, в брюшную полость вводят дренажную трубку для выведения жидкости. За один раз можно откачивать не больше 4 литров, иначе разовьется коллапс. Чем чаще при водянке проводят пункцию, тем выше риск развития воспалительного процесса брюшины.
- Перитонеовенозное шунтирование. Этот способ применяют для терапии рефрактерного асцита, когда количество транссудата не уменьшается под действием лекарств и в случае быстрого его накапливания после пункции. Суть такой операции заключается в том, что увеличивают объем циркулирующей крови благодаря постоянному поступлению жидкости из полости брюшины в общую систему кровотока при помощи шунта Левина.
Осуществляют и трансплантацию печени, но делают это довольно редко, что связано с трудностью найти донора.
Народные средства
Для лечения водянки в домашних условиях применяют эффективные народные средства. Перед их использованием следует проконсультироваться с врачом.
Наиболее распространенные рецепты представлены в таблице:
| Название метода | Компоненты | Приготовление | Схема приема и действие |
| Отвар из фасолевых стручков |
|
|
Отвар процеживают и пьют 5–6 раз в день по 40 мл перед приемом пищи. Обладает мочегонным действием |
| Отвар из абрикосов |
|
|
Принимают отвар 3–4 раза в день по 100 мл. Мочегонное средство, восполняет в организме уровень калия |
| Отвар петрушки |
|
|
Употребляют по полстакана каждые 1,5-2 часа. Отвар обладает мочегонным действием |
Осложнения и профилактика
Опасность водянки живота заключается в том, что она может усугубить течение основного заболевания. К распространенным осложнениям асцита относят:
- перитонит – нагноение асцитической жидкости в полости брюшины;
- переход в рефрактерный асцит, который невозможно вылечить мочегонными препаратами;
- вытекание жидкости через пупочную грыжу.
Профилактика водянки живота заключается в необходимости своевременного и полноценного лечения хронических заболеваний внутренних органов. Необходимы следующие меры:
- своевременное лечение болезней печени, почек, врожденных пороков сердца;
- соблюдение диетического питания при панкреатите;
- прохождение плановых УЗИ в период беременности.
Благодаря мерам профилактики можно избежать развития опасного состояния.
Прогноз
Асцитическую жидкость из полости брюшины удалить несложно, но причины, приводящие к ее появлению, остаются. Поэтому необходимо лечить основное заболевание.
Крайне неблагоприятный прогноз наблюдается у пожилых пациентов старше 60 лет и у больных, имеющих в анамнезе:
- почечную недостаточность;
- цирроз печени;
- печеночно-клеточную недостаточность;
- гепатоцеллюлярную карциному;
- сахарный диабет.
У таких пациентов двухлетняя выживаемость составляет около 50%.
Особенности течения у разных групп пациентов
В зависимости от возраста и состояния пациента в течении патологии и ее терапии выделяются различные аспекты.
У мужчин и женщин
Лечение асцита не зависит от пола и проводится одинаково как у мужчин, так и у женщин. Обязательно врач назначает мочегонные средства, препараты калия, гепатопротекторы, внутривенное введение белков.
При беременности
У женщин, ожидающих ребенка, к водянке живота приводит хроническая почечная, сердечная или печеночная недостаточность. Так как беременным запрещено принимать лекарственные средства и откачивать транссудат, то им назначают специальную диету.
У плода
Во время планового УЗИ врач может диагностировать скопление жидкости в полости брюшины у плода. К основным причинам этого относят: патологии в работе сердечно-сосудистой системы, иммунные, гематологические нарушения, генетические заболевания и др. Если у плода не выявлены тяжелые болезни, то беременность не прерывают. Лечение проводят на поздних сроках при помощи переливания крови в пуповину.
У новорожденного
Если терапию нельзя было провести внутриутробно, то ее назначают после рождения ребенка. У новорожденного с помощью пункции удаляют жидкость из плевральной и брюшной полости. Затем в пупочную артерию устанавливают катетер для последующего введения крови или эритроцитарной массы.
У детей
Может развиться в результате сердечной недостаточности, вируса гепатита, цирроза невыясненной причины, наследственных патологий. Лечение проводится с помощью мочегонных препаратов, гормонов, витаминов. При циррозе печени терапия обычно малоэффективна. Кардинальный метод – трансплантация.
Фото 


Что такое асцит
Явление, при котором в брюшной полости начинает скапливаться жидкость, называется асцитом. Развиваться он способен как быстро, за несколько дней, так и долговременно — на протяжении недель или месяцев.
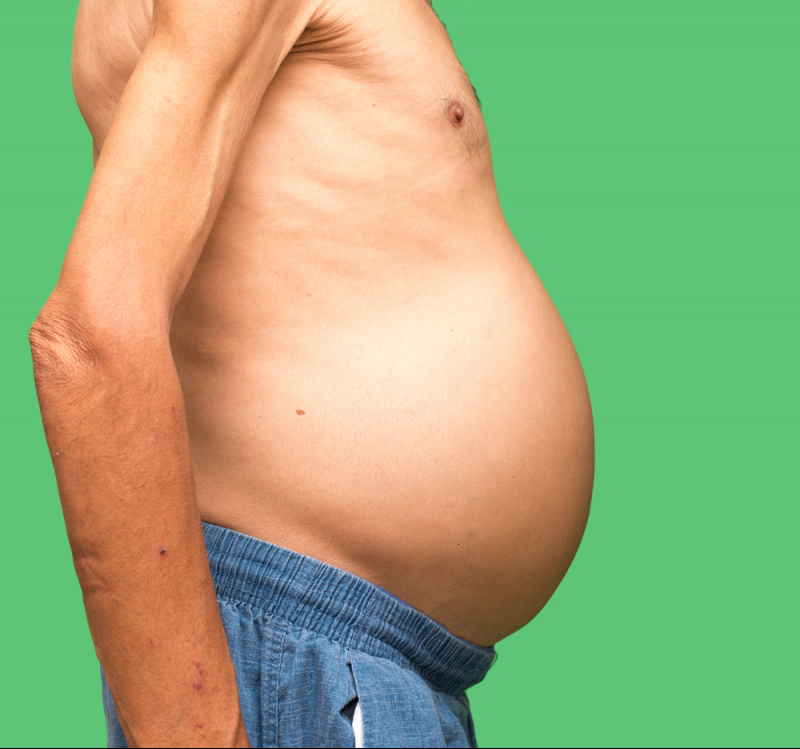
В полости живота расположена селезенка, желчный пузырь, печень, желудок, часть кишечника. Ограничена она брюшиной, состоящей из двух слоев. Между ними у здорового человека скапливается небольшое количество жидкости. Постепенно она начинает всасываться в лимфатические узлы и освобождает место для новой.
Но иногда по разным причинам скорость образования воды увеличивается или происходит замедление ее всасывания в лимфу, из-за чего в брюшине скапливается жидкость в большом объеме. Такое явление провоцируют различные заболевания.
Классификация
В зависимости от того, какое количество жидкости скапливается в брюшной полости, выделяют три стадии асцита:
- небольшая – не более 3 л;
- умеренная – 3–10 л;
- значительная – 10–20 л и более.
Виды асцита по наличию инфекции:
- стерильный;
- инфицированный;
- спонтанный бактериальный перитонит (воспаление брюшины).
Кроме того, бывают следующие формы недуга:
- хилезная – возникает на последней стадии цирроза печени, при хроническом воспалительном процессе в кишечнике или обструкции части лимфатического протока;
- туберкулезная – развивается в результате поражения брюшной полости туберкулезом;
- геморрагическая – возникает при травмах селезенки, печени, тромбозе печеночных вен, прободении стенки кишечника, кровотечении в результате распада опухоли.
Причины
Развитию асцита способствуют патологии брюшной полости и соседних органов.
Чаще всего к скоплению жидкости в животе приводят:
- заболевания почек, печени, сердца;
- опухоли;
- туберкулезный перитонит;
- панкреатит;
- повреждение лимфатических сосудов;
- микседема;
- нарушение питания.
Заболевания сердца
К причинам возникновения асцита относят:
- сердечную недостаточность;
- констриктивный перикардит.
Сердечная недостаточность развивается при нарушении сократительной способности миокарда. Развитие левожелудочковой недостаточности приводит к скоплению крови в системе нижней полой вены. Переполненные сосуды расширяются, в них повышается гидростатическое давление. В результате этого жидкость выходит из сосудистого русла и возникают отеки.
Кроме того, кровь из системы воротной вены проходит через печень и тоже поступает в нижнюю полую вену, из-за чего развитие сердечной недостаточности провоцирует повышение давления в воротной вене, приводя к формированию асцита.
Констриктивный перикардит представляет собой воспаление наружной оболочки сердца (перикарда), которая состоит из двух листков. Внутренний листок начинает утолщаться и уплотняться, препятствуя максимальному расширению органа и наполнению кровью. В результате этого скапливается кровь в нижней полой вене, провоцируя отеки и асцит.
Болезни печени
Асцит может являться осложнением:
- цирроза печени;
- синдрома Бадда-Киари;
- поражения воротной зоны.
При циррозе печени нормальные клетки частично замещаются фиброзной тканью. Прогрессирование заболевания значительно снижает функциональную активность органа, приводя к развитию печеночной недостаточности. При такой патологии скорость образования альбуминов (белков плазмы крови) сильно уменьшается. В результате снижается онкотическое давление плазмы и свободная жидкость выходит из сосудистого русла.
При синдроме Бадда-Киари развивается тромбоз печеночных вен в том месте, где они впадают в нижнюю полую вену. В конечном счете нарушается отток крови из печени, в системе воротной зоны повышается давление и начинается асцит.
При поражении воротной зоны, когда соответствующая вена сдавливается опухолью или закупоривается тромбом, возникает портальная гипертензия и асцит.
Заболевания почек
Почки осуществляют регулирование водно-электролитного баланса и способствуют выведению токсинов и продуктов обмена веществ. Некоторые болезни нарушают их функционирование, в результате чего в организме происходит задержка жидкости и появление отеков.
К асциту приводит:
- хроническая почечная недостаточность;
- нефротический синдром.
При хронической почечной недостаточности поражаются нефроны, из-за чего снижается мочеобразующая функция почек. Кроме того, при таком заболевании активизируется ренин-ангиотензин-альдостероновая система, регулирующая кровяное давление и объем крови. Вследствие этого возникает гипертензия и задерживается натрий и жидкость в организме, что приводит к развитию отеков и асцита.
При нефротическом синдроме нарушается целостность почечного фильтра, из-за чего белки плазмы крови в большом количестве проходят через него и выводятся вместе с мочой. В результате этого снижается онкотическое давление, способствуя выходу жидкости из сосудистого русла. В итоге развиваются генерализованные отеки и асцит.
Панкреатит
При панкреатите активация пищеварительных ферментов осуществляется непосредственно в поджелудочной железе, приводя к ее самоперевариванию. Когда заболевание начинает прогрессировать, нарушается целостность органа и активированные ферменты попадают в брюшную полость.
Там они провоцируют развитие воспаления (перитонита), для которого характерно расширение кровеносных сосудов и выход жидкости в брюшину. При этом образуется псевдокиста, которая ограничивает такой процесс, поэтому объем транссудата составляет лишь несколько сотен миллилитров.
Перитонит и анасарка
Перитонит представляет собой воспаление серозной оболочки брюшины. Развивается он при попадании в брюшную полость бактериальной инфекции через кровоток. При этом к очагу происходит миграция лейкоцитов в большом количестве, провоцирующих расширение сосудов и возникновение асцита.
Анасарка является крайней степенью отека, при которой скопление жидкости наблюдается в подкожно-жировой клетчатке ног, рук, туловища и полостях организма (перикардиальная, плевральная и брюшная). К причинам возникновения относят сердечную недостаточность, заболевания печени, гиперальдостеронизм, микседему.
Эндометриоз и плеврит
При эндометриозе слизистая оболочка матки (эндометрий) разрастается в местах, которые для нее нетипичны, то есть в других органах, в том числе в брюшной полости. Развиваются такие симптомы, как нарушение мочеиспускания, боли в животе, происходит скопление жидкости в брюшине.
При плеврите воспаляются листки легочной плевры, из-за чего жидкость может проникать в плевральную полость.
Туберкулез кишечника и рак печени
Туберкулез кишечника развивается довольно редко. Когда заболевание прогрессирует и снижаются защитные силы организма, бактерии начинают распространяться в другие ткани и органы, в том числе и в брюшную полость. В результате возникает воспалительный процесс, приводящий к расширению кровеносных сосудов и выпоту жидкости в брюшину.
При раке печени повреждается ее структура и нарушаются функции. С увеличением размера опухоли сдавливаются крупные внутрипеченочные сосуды. Орган перестает работать, в воротной вене повышается давление и развивается водянка живота.
Повреждения лимфатических сосудов
Заболевания, которые связаны с нарушением оттока лимфы, также осложняются асцитом.
Водянка живота развивается в результате:
- повреждения грудного лимфатического протока;
- филяриатоза лимфатических сосудов;
- метастазов опухоли в лимфоузлы.
Когда из-за травмы или разрушения сосудистой стенки новообразованием повреждается целостность нижнего отдела грудного лимфатического протока, то происходит излитие лимфы в брюшную полость. Вследствие этого сдавливаются внутренние органы, в том числе и нижняя полая вена. В результате в венозной системе повышается давление и увеличивается количество жидкости, поступающей в брюшину.
Филярии являются разновидностью глистов, которые обитают и размножаются в организме человека. При отложении самкой яиц в крупные лимфатические сосуды создается препятствие, из-за чего прекращается отток лимфы от брюшной полости и развивается асцит.
Лимфоузлы представляют собой своеобразные фильтры, не позволяющие распространяться опухолевым клеткам и инфекционным агентам. Через них осуществляется отток лимфы из брюшной полости. Метастазирование опухоли приводит к нарушению этого процесса и созданию предпосылки для возникновения водянки живота.
После операции
Чрезмерное количество транссудата удаляют с помощью трубки, введенной через прокол в брюшине. Но иногда наблюдается послеоперационный асцит, когда жидкость после процедуры скапливается очень быстро. Происходит это обычно при циррозе печени на последних стадиях.
Симптомы
К основным признакам асцита относят увеличение живота и массы тела. Когда человек стоит, то живот у него выглядит очень большим и отвисшим, а если он ложится на спину, то боковые фланки распластываются. Может выпячиваться пупочное кольцо из-за того, что повышается внутрибрюшное давление.
Симптомы водянки зависят от заболевания, которое стало причиной ее появления. Развиваться они могут очень быстро или на протяжении многих месяцев.
| Симптом асцита | Описание |
| Отеки нижних конечностей | Возникают при повышении давления в брюшной полости, которое приводит к нарушению оттока лимфы по лимфатическому протоку и крови по нижней полой вене. В результате происходит повышение гидростатического давления, провоцирующее выход жидкости в межклеточное пространство и развитие отеков ног |
| Температура | Сам асцит не повышает температуру тела, но этому способствуют основные заболевания, которые приводят к развитию водянки живота. Это перитонит, панкреатит, цирроз печени, опухоли |
| Боли | Развитию болевого синдрома способствуют заболевания, являющиеся причиной асцита: цирроз печени, синдром Бадда-Киари, воспаление брюшины, панкреатит, опухоль, эндометриоз. Иногда большое скопление жидкости сдавливает органы брюшной полости, усиливая боль |
| Тошнота и рвота | Тошнота и рвота на начальной стадии развития асцита обусловлены основным заболеванием. Но по мере того как болезнь начинает прогрессировать, сдавливается желудок и кишечник. В результате человека начинает тошнить и рвать даже после употребления небольшого количества пищи |
| Увеличение печени и селезенки | Асцит может сопровождаться увеличением печени (гепатомегалией) и селезенки (спленомегалией). Причиной такого состояния бывает цирроз печени, опухоль, болезнь Бадда-Киари, сердечная недостаточность |
| «Голова медузы» | Еще одним симптомом асцита является «голова медузы». Так называются расширенные вены брюшной стенки, которые наблюдаются в результате скапливания большого объема асцитической жидкости. При выпирании живота сильно натягивается кожа на нем и вены хорошо просвечиваются под кожным покровом |
| Желтуха | При асците наблюдается желтуха, когда видимые слизистые оболочки и кожа окрашиваются в желтый цвет. Возникает она при заболеваниях печени, которые сопровождаются нарушением ее функции |
| Одышка | Одышка при асците происходит из-за того, что в брюшной полости повышается давление и ограничивается подвижность легких |
| Обезвоживание | Обычно при асците не происходит потеря жидкости из организма. Однако, когда она поступает в брюшную полость из сосудистого русла, то происходит снижение объема циркулирующей крови и возникают характерные признаки обезвоживания |
Диагностика
Асцит диагностируется врачом даже без специального исследования. Для этого он прощупывает брюшную полость пациента, постукивая и оценивая эффект. При патологии звук над жидкостью приглушенный, а благодаря легким ударам образуются волны по стенке живота с одной стороны.
Глубокая диагностика подразумевает следующие исследования:
| Метод диагностики | Что выявляет |
| Биохимический анализ крови | Определяет количество белков, почечных ферментов, креатинина, мочевины, натрия, калия и т. д., изменение уровня которых указывает на сбои в конкретных органах и системах |
| Коагулограмма | Позволяет изучить характеристику свертывающей системы крови, изменяющейся при циррозе печени |
| УЗИ органов брюшной полости | Помогает обнаружить в брюшной полости жидкость и определить причину развития асцита (опухоль, цирроз печени и т. д.) |
| Лапароскопия брюшины | С помощью эндоскопа определяется жидкость в животе и забирается ее небольшое количество для выявления причины водянки |
| Пункция (лапароцентез) | Прокол брюшной стенки позволяет обнаружить жидкость, которую потом исследуют в лаборатории |
| УЗИ органов грудной клетки | Выявляет изменения со стороны сердечной мышцы, способных привести к развитию асцита |
| Компьютерная и магниторезонансная томография | Помогают обнаружить жидкость в брюшине, если другие методы исследования неэффективны |
| Гепатосцинтиграфия | Исследование печени при помощи радионуклидов помогает оценить цирротическое поражение органа, приводящее к асциту |
| Ангиография | Ввод контрастного вещества обнаруживает изменения в сосудах, которые провоцируют развитие водянки |
Медикаментозное лечение
Независимо от того, какая причина спровоцировала асцит, патологию следует лечить вместе с основным заболеванием. Чтобы избавиться от транссудата, обычно назначают диуретики. С их помощью лишняя жидкость переходит из брюшной полости в кровяное русло, уменьшая симптомы водянки. Сначала больному дают маленькую дозу препаратов, чтобы не допустить развития побочных эффектов. Постепенно дозировку повышают.
Чаще всего врач назначает следующие мочегонные средства:
- амилорид;
- триамтерен;
- спиронолактон.
При этом обязательно следует принимать препараты калия (Панангин, Калинор, Орокамаг, Аспаркам). Врач проводит ежесуточный контроль диуреза пациента и в случае неэффективности терапии назначает более сильные лекарства (гидрохлоротиазид, Триампур).

Кроме диуретиков, следует принимать средства, укрепляющие стенки сосудов – Диосмин, витамины P и C, и лекарства, не позволяющие жидкости выходить за пределы сосудистого русла (Реополиглюкин).
Чтобы улучшить обмен печеночных клеток, вводят белковые препараты. Обычно для этого врач назначает 20% раствор альбумина или концентрированную плазму. Если водянка имеет бактериальную природу, то применяют антибиотики – Рифампицин, Стрептомицин, Канамицин.
Хирургическое лечение
К основным хирургическим методам относят:
- Лапароцентез. В стенке живота делают прокол, в брюшную полость вводят дренажную трубку для выведения жидкости. За один раз можно откачивать не больше 4 литров, иначе разовьется коллапс. Чем чаще при водянке проводят пункцию, тем выше риск развития воспалительного процесса брюшины.
- Перитонеовенозное шунтирование. Этот способ применяют для терапии рефрактерного асцита, когда количество транссудата не уменьшается под действием лекарств и в случае быстрого его накапливания после пункции. Суть такой операции заключается в том, что увеличивают объем циркулирующей крови благодаря постоянному поступлению жидкости из полости брюшины в общую систему кровотока при помощи шунта Левина.
Осуществляют и трансплантацию печени, но делают это довольно редко, что связано с трудностью найти донора.
Народные средства
Для лечения водянки в домашних условиях применяют эффективные народные средства. Перед их использованием следует проконсультироваться с врачом.
Наиболее распространенные рецепты представлены в таблице:
| Название метода | Компоненты | Приготовление | Схема приема и действие |
| Отвар из фасолевых стручков |
|
|
Отвар процеживают и пьют 5–6 раз в день по 40 мл перед приемом пищи. Обладает мочегонным действием |
| Отвар из абрикосов |
|
|
Принимают отвар 3–4 раза в день по 100 мл. Мочегонное средство, восполняет в организме уровень калия |
| Отвар петрушки |
|
|
Употребляют по полстакана каждые 1,5-2 часа. Отвар обладает мочегонным действием |
Осложнения и профилактика
Опасность водянки живота заключается в том, что она может усугубить течение основного заболевания. К распространенным осложнениям асцита относят:
- перитонит – нагноение асцитической жидкости в полости брюшины;
- переход в рефрактерный асцит, который невозможно вылечить мочегонными препаратами;
- вытекание жидкости через пупочную грыжу.
Профилактика водянки живота заключается в необходимости своевременного и полноценного лечения хронических заболеваний внутренних органов. Необходимы следующие меры:
- своевременное лечение болезней печени, почек, врожденных пороков сердца;
- соблюдение диетического питания при панкреатите;
- прохождение плановых УЗИ в период беременности.
Благодаря мерам профилактики можно избежать развития опасного состояния.
Прогноз
Асцитическую жидкость из полости брюшины удалить несложно, но причины, приводящие к ее появлению, остаются. Поэтому необходимо лечить основное заболевание.
Крайне неблагоприятный прогноз наблюдается у пожилых пациентов старше 60 лет и у больных, имеющих в анамнезе:
- почечную недостаточность;
- цирроз печени;
- печеночно-клеточную недостаточность;
- гепатоцеллюлярную карциному;
- сахарный диабет.
У таких пациентов двухлетняя выживаемость составляет около 50%.
Особенности течения у разных групп пациентов
В зависимости от возраста и состояния пациента в течении патологии и ее терапии выделяются различные аспекты.
У мужчин и женщин
Лечение асцита не зависит от пола и проводится одинаково как у мужчин, так и у женщин. Обязательно врач назначает мочегонные средства, препараты калия, гепатопротекторы, внутривенное введение белков.
При беременности
У женщин, ожидающих ребенка, к водянке живота приводит хроническая почечная, сердечная или печеночная недостаточность. Так как беременным запрещено принимать лекарственные средства и откачивать транссудат, то им назначают специальную диету.
У плода
Во время планового УЗИ врач может диагностировать скопление жидкости в полости брюшины у плода. К основным причинам этого относят: патологии в работе сердечно-сосудистой системы, иммунные, гематологические нарушения, генетические заболевания и др. Если у плода не выявлены тяжелые болезни, то беременность не прерывают. Лечение проводят на поздних сроках при помощи переливания крови в пуповину.
У новорожденного
Если терапию нельзя было провести внутриутробно, то ее назначают после рождения ребенка. У новорожденного с помощью пункции удаляют жидкость из плевральной и брюшной полости. Затем в пупочную артерию устанавливают катетер для последующего введения крови или эритроцитарной массы.
У детей
Может развиться в результате сердечной недостаточности, вируса гепатита, цирроза невыясненной причины, наследственных патологий. Лечение проводится с помощью мочегонных препаратов, гормонов, витаминов. При циррозе печени терапия обычно малоэффективна. Кардинальный метод – трансплантация.

