Гепатит C — заболевание печени вирусной этиологии, характеризующееся скрытным течением на протяжении длительного времени. Из-за отсутствия явной симптоматики болезнь долго остается без соответствующего лечения, что в результате приводит к необратимым последствиям — циррозу или раку печени. Гепатит носит второе имя — «ласковый убийца». Опасность патологии заключается в том, что до настоящего времени вакцина против нее не найдена. Поэтому никто не застрахован от заражения.
Общая информация
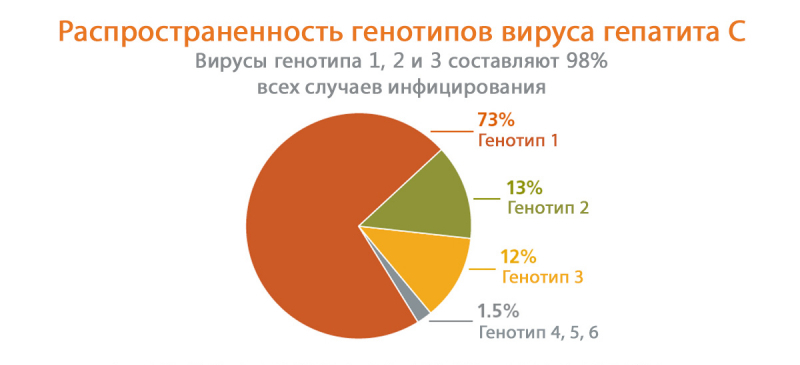
Особенность вируса гепатита C заключается в его постоянной трансформации. В мире насчитывается шесть его генотипов — типов вирусов, отличающихся между собой набором генов. Каждый из них имеет несколько подтипов или квази-типов. Попав в кровь человека, вирус продолжает видоизменяться, что нередко приводит к выявлению у больного нескольких вариаций одного генотипа.
Генотипы вируса гепатита C и их описание представлены в таблице:
| Название | Описание |
| Генотип 1 |
|
| Генотип 2 |
|
| Генотип 3 |
|
| Генотипы 4, 5, 6 |
|
Вирус гепатита С быстро погибает под влиянием ультрафиолета и не выдерживает повышение температуры выше 50 °С, но обладает большей устойчивостью к внешним условиям, чем ВИЧ.
Источником инфекции является человек, больной любой формой заболевания независимо от степени проявления симптомов. После того как вирус попал в кровь, он проникает в печень и поражает ее клетки.
Во всем мире около 150 млн человек болеют хронической формой гепатита С, из которых ежегодно погибает 350 тысяч.
Формы заболевания и симптоматика
Инкубационный период гепатита С длится около 50 дней после инфицирования. Течение заболевание в этот период абсолютно бессимптомное, поэтому обнаружить вирус можно, только сдав кровь на анализ.
Классификация заболевания:
- По длительности течения:
- Острый — до трех месяцев.
- Затяжной — от трех до шести месяцев.
- Хронический — более шести месяцев.
- По степени тяжести:
- Легкая.
- Среднетяжелая.
- Тяжелая.
- Фульминантная — тяжелая форма острой стадии гепатита С.
Вирусный гепатит С имеет несколько стадий:
- 1. Острая.
- 2. Хроническая.
- 3. Цирроз.
Острая стадия
Острая фаза патологии начинается сразу после окончания латентного периода. Первые признаки болезни напоминают симптомы ОРВИ (ухудшение общего самочувствия, повышение температуры, возникновение боли в суставах и их отечность). Иногда наблюдаются высыпания на коже и болевые ощущения в пояснице, отдающие в почки. Через несколько дней проявляются признаки одного из двух синдромов:
- 1. Астено-вегетативный — раздражительность, нарушение сна, апатия.
- 2. Диспептический — потеря аппетита, тошнота, боль в эпигастрии, жидкий стул и рвота.
Кроме того, появляется болезненность в зоне правого подреберья и изменяется цвет мочи и кала.
Стадии острого гепатита С представлены в таблице:
| Стадия | Признаки |
| Преджелтушная |
|
| Желтушная |
|
| Субклиническая | Отсутствие клинических проявлений |
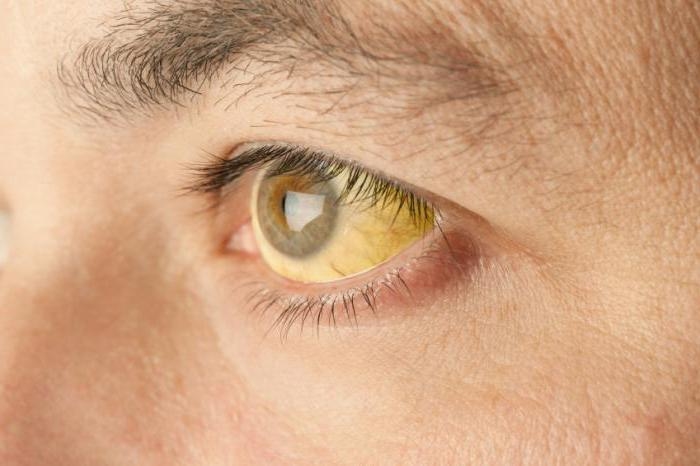
Окрашивание склер — один из признаков желтушной стадии гепатита С
Острая форма патологии имеет два типа течения:
- 1. Молниеносный. Не имеет явных признаков заболевания и часто заканчивается смертью.
- 2. Подострый. Характеризуется отсутствием тяжелой симптоматики. Опасность заключается в слиянии мелких инфицированных очагов в крупные.
В 25% случаев начальный период заболевания заканчивается полным выздоровлением. Об этом свидетельствует хорошее самочувствие пациента, отсутствие вируса в биологических жидкостях организма и отсутствие изменения размеров внутренних органов на протяжении двух лет.
Хроническая стадия
В 75% случаев вирусный гепатит C перетекает в хроническую форму. Опасность заболевания заключается в постепенном поражении все большего количества клеток печени, что приводит к тяжелым последствиям. Чаще всего хронический гепатит протекает без явных признаков и выявляется во время прохождения медицинской комиссии или обследования по поводу другого заболевания.
Среди симптомов этой формы гепатита C выделяют:
- недомогание с нарушением сна;
- светлый (белый) цвет кала;
- тяжесть и незначительная боль в правом подреберье;
- кожная сыпь по типу аллергической;
- периодическое повышение температуры тела;
- отсутствие аппетита;
- отвращение к еде;
- анемия;
- бледность и сухость кожного покрова;
- слоение и ломкость ногтей;
- выпадение волос.
Очень часто на фоне гепатита C возникают другие патологии:
- красный плоский лишай;
- кожная порфирия.
Последствия хронического гепатита C представлены в таблице:
| Последствия | Число пациентов от общего числа инфицированных, % |
| Умеренное воспаление тканей печени и минимально выраженный фиброз | 70 |
| Прогрессирование болезни, приводящее к образованию цирроза или рака печени | 30 |
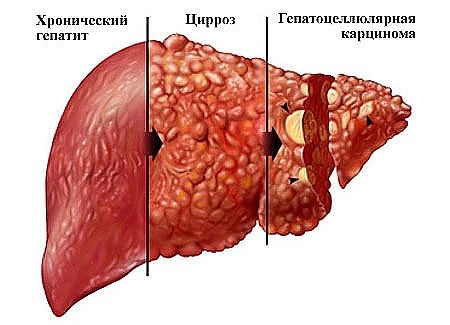
Стадия цирроза
У 25% пациентов с диагнозом «хронический гепатит С» в промежутке от 10 до 40 лет с момента начала болезни развивается цирроз печени. Эта патология характеризуется необратимой заменой печеночной ткани на соединительную или строму.
Кроме того, последствием гепатита C нередко выступает перерождение тканей печени и формирование злокачественного новообразования — гепатоцеллюлярной карциномы.
И цирроз, и рак печени в течение короткого срока приводят к летальному исходу. Только 5% пациентов после обнаружения злокачественного новообразования доживают до четырех лет.
Осложнения
Долгое время печень сохраняет работоспособность, но при отсутствии необходимого лечения часто развиваются тяжелые осложнения. Нередко этому способствует употребление спиртных напитков, которое ускоряет поражение печени почти в 100 раз.
Основными осложнениями гепатита C являются:
- фиброз печени — замещение рабочей ткани печени на рубцовую;
- стеатогепатит — воспаление печени в результате жирового перерождения;
- портальная гипертензия — увеличение давления внутри воротной вены;
- асцит — скопление жидкости в полости живота;
- варикозное расширение вен внутренних органов;
- внутреннее кровотечение (часто скрытое);
- печеночная энцефалопатия — нервно-мышечные и психические нарушения на фоне печеночной недостаточности;
- острая печеночная недостаточность;
- вторичное инфицирование вирусом гепатита В.
Пути передачи вируса
Больше всего вируса гепатита C содержится в крови зараженного человека. В меньшей концентрации он присутствует в слюне, лимфе, материнском молоке, семенной жидкости и вагинальном секрете.
Так как вирус быстро погибает во внешних условиях, в быту им сложно заразиться. Он не передается от человека к человеку через общие предметы обихода, одежду или посуду. То же самое касается контактного и воздушно-капельного способа передачи — вирус не обладает способностью выделяться во внешнюю среду.
Основные пути передачи вируса и их причины представлены в таблице:
| Путь передачи | Причины |
| Гемоконтактный или через кровь |
|
| Половой |
|
| Вертикальный или от матери к ребенку |
|
Диагностика
Основным методом распознавания заболевания является сдача крови на анализ. Для постановки точного диагноза применяется несколько способов.
Методы диагностирования вирусного гепатита C представлены в таблице:
| Способ | Описание |
| Обнаружение антител к вирусу (анти-HCV, иммуноферментный анализ) |
|
| Рекомбинантный иммуноблоттинг |
|
| Полимеразная цепная реакция (ПЦР) |
|
Вирус гепатита С
Дополнительно проводится тимоловая проба и биохимический анализ крови на определение уровня билирубина и печеночных ферментов — АСТ и АЛТ. Кроме этого, для выявления состояния печени и ее гистологической структуры рекомендовано проведение ультразвукового исследования органа и пункционная биопсия.
Медикаментозное лечение
В лечении вирусного гепатита C не существует единого стандарта, схема лечения подбирается индивидуально. Перед тем как приступить к терапии, врач оценивает степень поражения печени, определяет готовность пациента, выявляет наличие сопутствующих патологий, обдумывает потенциальные риски и вероятность успеха.
Основными задачами терапии являются:
- 1. Устранение вируса.
- 2. Уменьшение или полная ликвидация воспаления печени.
- 3. Недопущение развития цирроза или злокачественного новообразования.
Терапия вирусного гепатита C у взрослых женщин и мужчин проводится с использованием нескольких групп препаратов:
- интерфероны;
- рибавирины;
- гепатопротекторы;
- иммуномодуляторы и комплексы витаминов;
- противовирусные препараты прямого действия.
Интерфероны
Препараты этой группы препятствуют размножению возбудителя, тем самым останавливая патологический процесс и спасая здоровые клетки печени от перерождения в раковые.
Названия лекарственных средств на основе интерферона, применяемые в лечении вирусного гепатита C: Лаферон, Лайфферон, Реаферон, Интераль, Роферон, Реальдирон, Альвир и прочие.
Целью интерфероновой терапии является:
- 1. Остановка репликации вируса.
- 2. Восстановление показателей крови.
- 3. Снижение интенсивности воспаления печени.
- 4. Замедление развития заболевания.
Результат интерфероновой терапии не всегда удается предсказать. Это может быть:
- 1. Возникновение стойкого эффекта, при котором вирус в крови отсутствует в течение шести месяцев.
- 2. Исчезновение симптоматики на фоне приема интерферона и ее возвращение при его отмене.
- 3. Абсолютное отсутствие эффекта от терапии.
Монотерапия вирусного гепатита C с помощью интерферонов проводится только в отношении хронической формы патологии. Это связано с тем, что длительное использование противовирусных препаратов на основе интерферона приводит к множеству побочных эффектов:
- снижение иммунитета;
- аллергические реакции;
- накопление в клетках печени токсинов;
- лихорадка;
- озноб;
- повышение температуры;
- общая слабость;
- головная боль;
- депрессия;
- снижение уровня тромбоцитов и лейкоцитов в крови;
- выпадение волос;
- потеря веса;
- нарушение функций щитовидной железы.
Для снижения выраженности побочных эффектов рекомендовано:
- применение лекарственных препаратов в виде инъекций и таблеток: Деринат, Рекормон, Нейпоген;
- сбалансированное высококалорийное питание, обогащенное углеводами, белками, микроэлементами, витаминами; исключение кофеина и алкоголя;
- ведение активного образа жизни с регулировкой труда и отдыха, выполнением умеренных физических нагрузок, качественным сном и избеганием стрессов;
- поддержание водного баланса путем выпивания каждый день 3–4 л воды.
Рибавирины
Лекарства на основе рибавирина применяются с целью подавления вируса гепатита C и снижения его концентрации в крови. Их эффективность составляет порядка 85%.
Главным недостатком рибавирина считается наличие положительного результата только в период его использования. Уже через полгода после прекращения лечения концентрация вируса в крови увеличивается.
В настоящее время использование лекарственного средства отходит на второй план, так как существуют более совершенные препараты. Теперь рибавирин применяется для поддержания эффективности этих лекарств, то есть в качестве дополнительной терапии.
В список препаратов на основе рибавирина входят:
- Арвирон;
- Триворин;
- Ребетол;
- Рибапег и прочие.
Гепатопротекторы
Главным действием гепатопротекторов является регенерация поврежденных клеток печени. Также они способствуют детоксикации, улучшают обмен веществ в печени и увеличивают эластичность тканей органа.
К препаратам-гепатопротекторам относятся: Фосфоглив, Гептрал, Урсофальк, Эссенциале, Силимар, Карсил и другие.
Некоторые лекарственные средства, например Фосфоглив, обладают комбинированным действием — борются с вирусом и предупреждают развитие цирроза.
Иммуномодуляторы и витамины
Для поддержания и укрепления иммунной системы, страдающей от вирусной нагрузки, в составе комплексной терапии используют иммуномодуляторы. Наиболее распространены такие препараты, как Тимоген, Задаксин.
Для снижения выраженности побочных действий показано внутримышечное введение Дерината, Рекормона, Нейпогена и прием таблеток Револейд.
В качестве восстановительного лечения используются витамины — пиридоксин, рибофлавин, Геримакс, Рутин и другие.
Противовирусные препараты прямого действия
Долгое время самой эффективной схемой лечения считалась комбинация интерферона и рибавирина. Недавно к ним на смену пришли новые средства — препараты непосредственного воздействия на HCV. Они обладают:
- высокой результативностью;
- обладают минимальным числом побочных эффектов;
- неплохо переносятся больными;
- подходят для пациентов с ВИЧ.
Среди лучших лекарственных средств прямого воздействия на вирус гепатита C выделяют Софосбувир, Ледипасвир и Даклатасвир. У каждого из препаратов имеются свои лечебные особенности, поэтому чаще всего в терапии используют их комбинации, которые подбираются в индивидуальном порядке относительно каждого пациента.
Прием лекарств прямого действия способствует подавлению вируса, делая его нежизнеспособным. Такой эффект достигается путем нарушения способности вируса к развитию и размножению. Во время испытаний комбинаций этих трех препаратов 98% больных, проходивших лечение, полностью выздоровели. Для достижения эффекта необходимо длительное лечение — не менее трех месяцев.
Единственный недостаток лечения заключается в его дороговизне. Курс терапии порой достигает девяноста тысяч долларов. Далеко не все пациенты могут себе это позволить. Препараты, изготовленные в Индии и Египте, по эффективности не уступают тем, что произведены в США, но стоят в несколько раз дешевле.
К эффективным противовирусным препаратам прямого действия относятся:
- Софокем;
- Симепревир;
- Гепцинат;
- Гратисовир;
- Даклинза;
- Гратезиано;
- Виропак и другие.
Современные схемы лечения представлены в таблице:
| Название препаратов | Особенности терапии и ее эффективность | Приблизительная стоимость одного курса, $ |
| Даклинза и Софокем |
|
7500 |
| Виропак |
|
540 |
| Даклинза и Совальди |
|
19500 |
| Харвони |
|
25700 |
| Викиракис |
|
19000 |
| Гратезиано |
|
450 |
Противопоказания
Лечение вирусного гепатита C подходит тем пациентам, которые не имеют к нему противопоказаний. Все случаи, при которых запрещено использование лекарственных средств, установлены Американской гепатологической ассоциацией. Выводы сделаны на основании проведенных исследований и наблюдений за пациентами, принимавшими новейшие препараты.
К основным противопоказаниям относятся:
- тяжелая депрессия;
- аутоиммунный гепатит;
- наличие в анамнезе пациента пересадки органов;
- не поддающийся лечению тиреотоксикоз;
- аллергия на лекарственные средства;
- тяжелая ишемическая болезнь сердца;
- сахарный диабет;
- беременность.
Особенности лечения
Лечение гепатита C необходимо проводить под строгим контролем врача из-за существования огромного риска поражения тканей печени и других внутренних органов.
На всем протяжении лечения следует систематически сдавать анализы на определение активности вирусного процесса и состояния печени путем сдачи крови на печеночные пробы — биохимический анализ, позволяющий установить реальную картину состояния органа.
В случае выявления высокой вирусной нагрузки (большой концентрации вируса в крови) и ухудшения печеночных показателей повышается вероятность развития цирроза. Поэтому рекомендуется проведение срочной гепатопротекторной и противовирусной терапии.
Терапия беременных женщин и детей
Интенсивная терапия вирусного гепатита C у беременной женщины грозит развитием различных пороков плода. Поэтому лечение ограничивается приемом гепатопротекторов на растительной основе и диетой.
Женщинам, планирующим беременность, стоит знать, что первые попытки зачатия должны происходить только по прошествии не менее шести месяцев после прекращения терапии.
Для лечения маленьких детей используется только интерферон. Комбинированная терапия применяется только в случае отсутствия улучшения состояния пациента и низкой эффективности лекарственного средства.
Диета
Организация правильного питания — один из принципов лечения вирусного гепатита С. Главные требования к рациону пациентов:
- 1. Обеспечение необходимым количеством полноценного белка из расчета 1-1,2 г на 1 кг массы тела. При жировом гепатозе его содержание в пище увеличивается, а при декомпенсированной печеночной недостаточности и угрожающей коме, наоборот, ограничивается.
- 2. Содержание жира в пище ограничивается 80 г в день.
- 3. Сложные углеводы должны составлять половину энергетической ценности суточного рациона. Их поступление обеспечивается употреблением в пищу злаков, круп, фруктов и овощей.
- 4. В пище должны присутствовать продукты с большим содержанием соединений фолиевой кислоты (фолатов), витаминов группы В и витамина С.
- 5. Ограничение соли до 8 г в день, а при развитии асцита и отеков — до 2 г в день.
- 6. Включение в рацион специализированных белковых смесей для полноценного поступления белка в организм.
В период ремиссии больным рекомендуется соблюдать диету № 5, при которой пища готовится на пару, отваривается или запекается. Подаются блюда в теплом виде (горячее и холодное запрещено). Во время обострения показана диета № 5а, отличающаяся от диеты № 5 более тщательной кулинарной обработкой — отваривание с обязательным пюрированием или протиранием. Продолжительность диеты составляет от двух до четырех недель, после чего больного переводят на обычный рацион.
Разрешенные и запрещенные продукты при гепатите C представлены в таблице:
| Разрешенные продукты | Запрещенные продукты |
|
|
Прогноз
Гепатит C долгое время протекает бессимптомно. Отсутствие лечения в этот период грозит развитием серьезных осложнений. Но существуют случаи самостоятельного излечения, которое отмечается почти у 25% заболевших. У остальных 75% болезнь перетекает в хроническую форму, которая требует регулярного посещения врача для мониторинга печеночных показателей, проведения своевременной противовирусной терапии и предупреждения развития осложнений.
Однозначно определить продолжительность жизни пациента с вирусным гепатитом C довольно сложно. Все зависит от индивидуальных особенностей организма. В большинстве случаев болезнь протекает постепенно, и, прежде чем возникнут серьезные изменения в печени, могут пройти десятилетия.
К тому же за последние несколько лет медицина шагнула далеко вперед в терапии вирусного гепатита С. Успешно прошли испытания новые препараты, лечение которыми дает большой процент положительных результатов.
Статистические данные исходов заболевания представлены в таблице:
| Исход | Процент заболевших |
| Переход острой формы заболевания в хроническую | 55–85 |
| Развитие заболеваний различных патологий печени | 70 |
| Образование цирроза через 20–30 лет после начала заболевания | 5–20 |
| Смерть от тяжелых осложнений печени (рак или цирроз) | 1–5 |
На жизненный прогноз оказывает большое влияние образ жизни пациента и наличие сопутствующих заболеваний:
- Употребление алкоголя. Распитие даже небольшого количества спиртного пагубно воздействует на клетки печени, что может сильно ухудшить состояние органа. Помимо этого, этиловый спирт снижает защитные свойства организма.
- Заболевания печени. Они способствуют ускорению разрушения клеток печени, что приводит к скорейшему развитию фиброза.
- ВИЧ и прочие инфекции. Вирус иммунодефицита губительно влияет на иммунную систему, в результате чего организм не способен сопротивляться другим заболеваниям. Кроме того, повышается вероятность присоединения других форм гепатита, присутствие которых утяжеляет течение болезни и повышает риск скорой смерти пациента.
На положительный результат сильно влияет позитивный настрой человека. Необходимо научиться жить с этим заболеванием. Для положительной динамики важно придерживаться рекомендаций врача, проходить назначенную противовирусную терапию и соблюдать диету. Во избежание распространения инфекции нужно придерживаться нравственных принципов поведения. В остальном жизнь человека с вирусным гепатитом C ничем не отличается от жизни здоровых людей.
Профилактика
В настоящее время действующей вакцины против всех генотипов вируса гепатита C не найдено. Но клинические испытания по ее поиску все еще продолжаются. Все они проходят в рамках сразу нескольких международных проектов.
При обнаружении инфекции человеку нужно придерживаться некоторых рекомендаций:
- отказаться от алкоголя;
- проходить лечение строго под контролем врача, избегая самолечения и терапии методами нетрадиционной медицины;
- привиться от гепатита В и А;
- соблюдать меры личной гигиены, пользоваться только личными предметами ухода и не допускать контакта крови с предметами домашнего обихода во избежание заражения других членов семьи;
- отказаться от случайных половых контактов и приема наркотиков;
- по возможности придерживаться использования одноразового медицинского инструментария;
- отказаться от донорства крови.
Профилактика распространения инфекции в стенах медицинских и косметологических учреждений:
- работа в перчатках и обработка рук;
- регулярные профилактические осмотры, если работа связана с кровью и другими жидкостями;
- тщательная предстерилизационная обработка медицинского инструментария и его обязательная стерилизация.
Профилактика заражения плода заключается в планировании беременности с проведением всех необходимых анализов в этот период. Защита новорожденного проводится теми же методами, что и взрослого человека. Дополнением выступает отказ от грудного вскармливания.
Фото 



Общая информация
Особенность вируса гепатита C заключается в его постоянной трансформации. В мире насчитывается шесть его генотипов — типов вирусов, отличающихся между собой набором генов. Каждый из них имеет несколько подтипов или квази-типов. Попав в кровь человека, вирус продолжает видоизменяться, что нередко приводит к выявлению у больного нескольких вариаций одного генотипа.
Генотипы вируса гепатита C и их описание представлены в таблице:
| Название | Описание |
| Генотип 1 |
|
| Генотип 2 |
|
| Генотип 3 |
|
| Генотипы 4, 5, 6 |
|
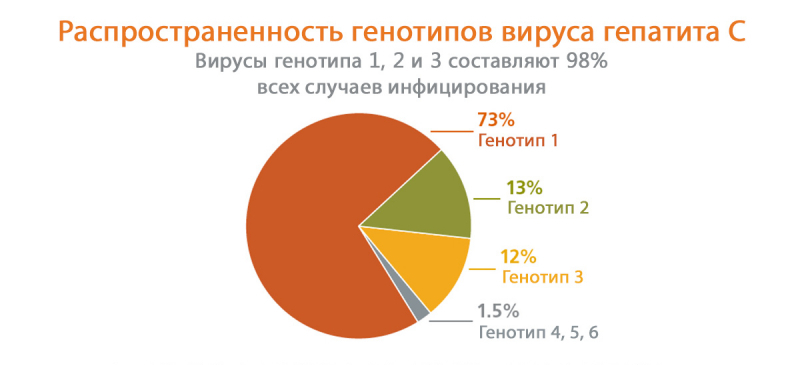
Вирус гепатита С быстро погибает под влиянием ультрафиолета и не выдерживает повышение температуры выше 50 °С, но обладает большей устойчивостью к внешним условиям, чем ВИЧ.
Источником инфекции является человек, больной любой формой заболевания независимо от степени проявления симптомов. После того как вирус попал в кровь, он проникает в печень и поражает ее клетки.
Во всем мире около 150 млн человек болеют хронической формой гепатита С, из которых ежегодно погибает 350 тысяч.
Формы заболевания и симптоматика
Инкубационный период гепатита С длится около 50 дней после инфицирования. Течение заболевание в этот период абсолютно бессимптомное, поэтому обнаружить вирус можно, только сдав кровь на анализ.
Классификация заболевания:
- По длительности течения:
- Острый — до трех месяцев.
- Затяжной — от трех до шести месяцев.
- Хронический — более шести месяцев.
- По степени тяжести:
- Легкая.
- Среднетяжелая.
- Тяжелая.
- Фульминантная — тяжелая форма острой стадии гепатита С.
Вирусный гепатит С имеет несколько стадий:
- 1. Острая.
- 2. Хроническая.
- 3. Цирроз.
Острая стадия
Острая фаза патологии начинается сразу после окончания латентного периода. Первые признаки болезни напоминают симптомы ОРВИ (ухудшение общего самочувствия, повышение температуры, возникновение боли в суставах и их отечность). Иногда наблюдаются высыпания на коже и болевые ощущения в пояснице, отдающие в почки. Через несколько дней проявляются признаки одного из двух синдромов:
- 1. Астено-вегетативный — раздражительность, нарушение сна, апатия.
- 2. Диспептический — потеря аппетита, тошнота, боль в эпигастрии, жидкий стул и рвота.
Кроме того, появляется болезненность в зоне правого подреберья и изменяется цвет мочи и кала.
Стадии острого гепатита С представлены в таблице:
| Стадия | Признаки |
| Преджелтушная |
|
| Желтушная |
|
| Субклиническая | Отсутствие клинических проявлений |
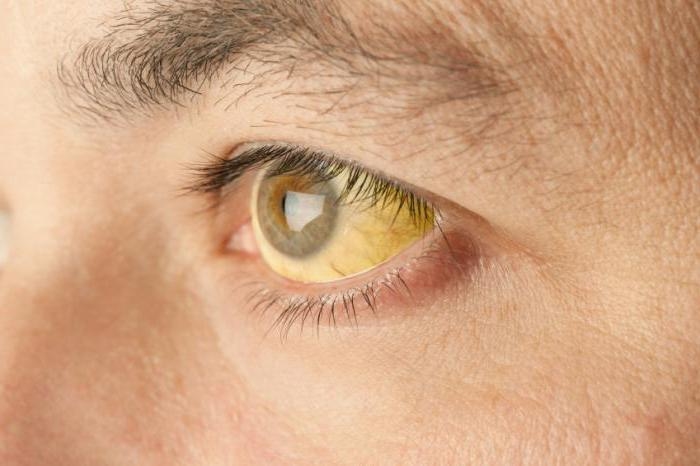
Окрашивание склер — один из признаков желтушной стадии гепатита С
Острая форма патологии имеет два типа течения:
- 1. Молниеносный. Не имеет явных признаков заболевания и часто заканчивается смертью.
- 2. Подострый. Характеризуется отсутствием тяжелой симптоматики. Опасность заключается в слиянии мелких инфицированных очагов в крупные.
В 25% случаев начальный период заболевания заканчивается полным выздоровлением. Об этом свидетельствует хорошее самочувствие пациента, отсутствие вируса в биологических жидкостях организма и отсутствие изменения размеров внутренних органов на протяжении двух лет.
Хроническая стадия
В 75% случаев вирусный гепатит C перетекает в хроническую форму. Опасность заболевания заключается в постепенном поражении все большего количества клеток печени, что приводит к тяжелым последствиям. Чаще всего хронический гепатит протекает без явных признаков и выявляется во время прохождения медицинской комиссии или обследования по поводу другого заболевания.
Среди симптомов этой формы гепатита C выделяют:
- недомогание с нарушением сна;
- светлый (белый) цвет кала;
- тяжесть и незначительная боль в правом подреберье;
- кожная сыпь по типу аллергической;
- периодическое повышение температуры тела;
- отсутствие аппетита;
- отвращение к еде;
- анемия;
- бледность и сухость кожного покрова;
- слоение и ломкость ногтей;
- выпадение волос.
Очень часто на фоне гепатита C возникают другие патологии:
- красный плоский лишай;
- кожная порфирия.
Последствия хронического гепатита C представлены в таблице:
| Последствия | Число пациентов от общего числа инфицированных, % |
| Умеренное воспаление тканей печени и минимально выраженный фиброз | 70 |
| Прогрессирование болезни, приводящее к образованию цирроза или рака печени | 30 |
Стадия цирроза
У 25% пациентов с диагнозом «хронический гепатит С» в промежутке от 10 до 40 лет с момента начала болезни развивается цирроз печени. Эта патология характеризуется необратимой заменой печеночной ткани на соединительную или строму.
Кроме того, последствием гепатита C нередко выступает перерождение тканей печени и формирование злокачественного новообразования — гепатоцеллюлярной карциномы.
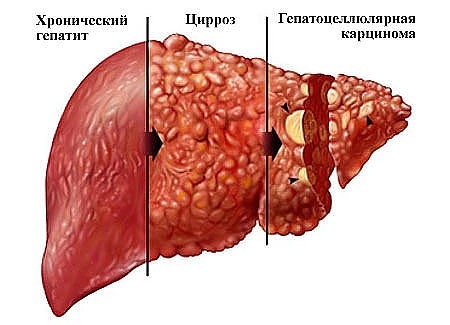
И цирроз, и рак печени в течение короткого срока приводят к летальному исходу. Только 5% пациентов после обнаружения злокачественного новообразования доживают до четырех лет.
Осложнения
Долгое время печень сохраняет работоспособность, но при отсутствии необходимого лечения часто развиваются тяжелые осложнения. Нередко этому способствует употребление спиртных напитков, которое ускоряет поражение печени почти в 100 раз.
Основными осложнениями гепатита C являются:
- фиброз печени — замещение рабочей ткани печени на рубцовую;
- стеатогепатит — воспаление печени в результате жирового перерождения;
- портальная гипертензия — увеличение давления внутри воротной вены;
- асцит — скопление жидкости в полости живота;
- варикозное расширение вен внутренних органов;
- внутреннее кровотечение (часто скрытое);
- печеночная энцефалопатия — нервно-мышечные и психические нарушения на фоне печеночной недостаточности;
- острая печеночная недостаточность;
- вторичное инфицирование вирусом гепатита В.
Пути передачи вируса
Больше всего вируса гепатита C содержится в крови зараженного человека. В меньшей концентрации он присутствует в слюне, лимфе, материнском молоке, семенной жидкости и вагинальном секрете.
Так как вирус быстро погибает во внешних условиях, в быту им сложно заразиться. Он не передается от человека к человеку через общие предметы обихода, одежду или посуду. То же самое касается контактного и воздушно-капельного способа передачи — вирус не обладает способностью выделяться во внешнюю среду.
Основные пути передачи вируса и их причины представлены в таблице:
| Путь передачи | Причины |
| Гемоконтактный или через кровь |
|
| Половой |
|
| Вертикальный или от матери к ребенку |
|
Диагностика
Основным методом распознавания заболевания является сдача крови на анализ. Для постановки точного диагноза применяется несколько способов.
Методы диагностирования вирусного гепатита C представлены в таблице:
| Способ | Описание |
| Обнаружение антител к вирусу (анти-HCV, иммуноферментный анализ) |
|
| Рекомбинантный иммуноблоттинг |
|
| Полимеразная цепная реакция (ПЦР) |
|
Вирус гепатита С
Дополнительно проводится тимоловая проба и биохимический анализ крови на определение уровня билирубина и печеночных ферментов — АСТ и АЛТ. Кроме этого, для выявления состояния печени и ее гистологической структуры рекомендовано проведение ультразвукового исследования органа и пункционная биопсия.
Медикаментозное лечение
В лечении вирусного гепатита C не существует единого стандарта, схема лечения подбирается индивидуально. Перед тем как приступить к терапии, врач оценивает степень поражения печени, определяет готовность пациента, выявляет наличие сопутствующих патологий, обдумывает потенциальные риски и вероятность успеха.
Основными задачами терапии являются:
- 1. Устранение вируса.
- 2. Уменьшение или полная ликвидация воспаления печени.
- 3. Недопущение развития цирроза или злокачественного новообразования.
Терапия вирусного гепатита C у взрослых женщин и мужчин проводится с использованием нескольких групп препаратов:
- интерфероны;
- рибавирины;
- гепатопротекторы;
- иммуномодуляторы и комплексы витаминов;
- противовирусные препараты прямого действия.
Интерфероны
Препараты этой группы препятствуют размножению возбудителя, тем самым останавливая патологический процесс и спасая здоровые клетки печени от перерождения в раковые.
Названия лекарственных средств на основе интерферона, применяемые в лечении вирусного гепатита C: Лаферон, Лайфферон, Реаферон, Интераль, Роферон, Реальдирон, Альвир и прочие.
Целью интерфероновой терапии является:
- 1. Остановка репликации вируса.
- 2. Восстановление показателей крови.
- 3. Снижение интенсивности воспаления печени.
- 4. Замедление развития заболевания.
Результат интерфероновой терапии не всегда удается предсказать. Это может быть:
- 1. Возникновение стойкого эффекта, при котором вирус в крови отсутствует в течение шести месяцев.
- 2. Исчезновение симптоматики на фоне приема интерферона и ее возвращение при его отмене.
- 3. Абсолютное отсутствие эффекта от терапии.
Монотерапия вирусного гепатита C с помощью интерферонов проводится только в отношении хронической формы патологии. Это связано с тем, что длительное использование противовирусных препаратов на основе интерферона приводит к множеству побочных эффектов:
- снижение иммунитета;
- аллергические реакции;
- накопление в клетках печени токсинов;
- лихорадка;
- озноб;
- повышение температуры;
- общая слабость;
- головная боль;
- депрессия;
- снижение уровня тромбоцитов и лейкоцитов в крови;
- выпадение волос;
- потеря веса;
- нарушение функций щитовидной железы.
Для снижения выраженности побочных эффектов рекомендовано:
- применение лекарственных препаратов в виде инъекций и таблеток: Деринат, Рекормон, Нейпоген;
- сбалансированное высококалорийное питание, обогащенное углеводами, белками, микроэлементами, витаминами; исключение кофеина и алкоголя;
- ведение активного образа жизни с регулировкой труда и отдыха, выполнением умеренных физических нагрузок, качественным сном и избеганием стрессов;
- поддержание водного баланса путем выпивания каждый день 3–4 л воды.
Рибавирины
Лекарства на основе рибавирина применяются с целью подавления вируса гепатита C и снижения его концентрации в крови. Их эффективность составляет порядка 85%.
Главным недостатком рибавирина считается наличие положительного результата только в период его использования. Уже через полгода после прекращения лечения концентрация вируса в крови увеличивается.
В настоящее время использование лекарственного средства отходит на второй план, так как существуют более совершенные препараты. Теперь рибавирин применяется для поддержания эффективности этих лекарств, то есть в качестве дополнительной терапии.
В список препаратов на основе рибавирина входят:
- Арвирон;
- Триворин;
- Ребетол;
- Рибапег и прочие.
Гепатопротекторы
Главным действием гепатопротекторов является регенерация поврежденных клеток печени. Также они способствуют детоксикации, улучшают обмен веществ в печени и увеличивают эластичность тканей органа.
К препаратам-гепатопротекторам относятся: Фосфоглив, Гептрал, Урсофальк, Эссенциале, Силимар, Карсил и другие.
Некоторые лекарственные средства, например Фосфоглив, обладают комбинированным действием — борются с вирусом и предупреждают развитие цирроза.
Иммуномодуляторы и витамины
Для поддержания и укрепления иммунной системы, страдающей от вирусной нагрузки, в составе комплексной терапии используют иммуномодуляторы. Наиболее распространены такие препараты, как Тимоген, Задаксин.
Для снижения выраженности побочных действий показано внутримышечное введение Дерината, Рекормона, Нейпогена и прием таблеток Револейд.
В качестве восстановительного лечения используются витамины — пиридоксин, рибофлавин, Геримакс, Рутин и другие.
Противовирусные препараты прямого действия
Долгое время самой эффективной схемой лечения считалась комбинация интерферона и рибавирина. Недавно к ним на смену пришли новые средства — препараты непосредственного воздействия на HCV. Они обладают:
- высокой результативностью;
- обладают минимальным числом побочных эффектов;
- неплохо переносятся больными;
- подходят для пациентов с ВИЧ.
Среди лучших лекарственных средств прямого воздействия на вирус гепатита C выделяют Софосбувир, Ледипасвир и Даклатасвир. У каждого из препаратов имеются свои лечебные особенности, поэтому чаще всего в терапии используют их комбинации, которые подбираются в индивидуальном порядке относительно каждого пациента.
Прием лекарств прямого действия способствует подавлению вируса, делая его нежизнеспособным. Такой эффект достигается путем нарушения способности вируса к развитию и размножению. Во время испытаний комбинаций этих трех препаратов 98% больных, проходивших лечение, полностью выздоровели. Для достижения эффекта необходимо длительное лечение — не менее трех месяцев.
Единственный недостаток лечения заключается в его дороговизне. Курс терапии порой достигает девяноста тысяч долларов. Далеко не все пациенты могут себе это позволить. Препараты, изготовленные в Индии и Египте, по эффективности не уступают тем, что произведены в США, но стоят в несколько раз дешевле.
К эффективным противовирусным препаратам прямого действия относятся:
- Софокем;
- Симепревир;
- Гепцинат;
- Гратисовир;
- Даклинза;
- Гратезиано;
- Виропак и другие.
Современные схемы лечения представлены в таблице:
| Название препаратов | Особенности терапии и ее эффективность | Приблизительная стоимость одного курса, $ |
| Даклинза и Софокем |
|
7500 |
| Виропак |
|
540 |
| Даклинза и Совальди |
|
19500 |
| Харвони |
|
25700 |
| Викиракис |
|
19000 |
| Гратезиано |
|
450 |
Противопоказания
Лечение вирусного гепатита C подходит тем пациентам, которые не имеют к нему противопоказаний. Все случаи, при которых запрещено использование лекарственных средств, установлены Американской гепатологической ассоциацией. Выводы сделаны на основании проведенных исследований и наблюдений за пациентами, принимавшими новейшие препараты.
К основным противопоказаниям относятся:
- тяжелая депрессия;
- аутоиммунный гепатит;
- наличие в анамнезе пациента пересадки органов;
- не поддающийся лечению тиреотоксикоз;
- аллергия на лекарственные средства;
- тяжелая ишемическая болезнь сердца;
- сахарный диабет;
- беременность.
Особенности лечения
Лечение гепатита C необходимо проводить под строгим контролем врача из-за существования огромного риска поражения тканей печени и других внутренних органов.
На всем протяжении лечения следует систематически сдавать анализы на определение активности вирусного процесса и состояния печени путем сдачи крови на печеночные пробы — биохимический анализ, позволяющий установить реальную картину состояния органа.
В случае выявления высокой вирусной нагрузки (большой концентрации вируса в крови) и ухудшения печеночных показателей повышается вероятность развития цирроза. Поэтому рекомендуется проведение срочной гепатопротекторной и противовирусной терапии.
Терапия беременных женщин и детей
Интенсивная терапия вирусного гепатита C у беременной женщины грозит развитием различных пороков плода. Поэтому лечение ограничивается приемом гепатопротекторов на растительной основе и диетой.
Женщинам, планирующим беременность, стоит знать, что первые попытки зачатия должны происходить только по прошествии не менее шести месяцев после прекращения терапии.
Для лечения маленьких детей используется только интерферон. Комбинированная терапия применяется только в случае отсутствия улучшения состояния пациента и низкой эффективности лекарственного средства.
Диета
Организация правильного питания — один из принципов лечения вирусного гепатита С. Главные требования к рациону пациентов:
- 1. Обеспечение необходимым количеством полноценного белка из расчета 1-1,2 г на 1 кг массы тела. При жировом гепатозе его содержание в пище увеличивается, а при декомпенсированной печеночной недостаточности и угрожающей коме, наоборот, ограничивается.
- 2. Содержание жира в пище ограничивается 80 г в день.
- 3. Сложные углеводы должны составлять половину энергетической ценности суточного рациона. Их поступление обеспечивается употреблением в пищу злаков, круп, фруктов и овощей.
- 4. В пище должны присутствовать продукты с большим содержанием соединений фолиевой кислоты (фолатов), витаминов группы В и витамина С.
- 5. Ограничение соли до 8 г в день, а при развитии асцита и отеков — до 2 г в день.
- 6. Включение в рацион специализированных белковых смесей для полноценного поступления белка в организм.
В период ремиссии больным рекомендуется соблюдать диету № 5, при которой пища готовится на пару, отваривается или запекается. Подаются блюда в теплом виде (горячее и холодное запрещено). Во время обострения показана диета № 5а, отличающаяся от диеты № 5 более тщательной кулинарной обработкой — отваривание с обязательным пюрированием или протиранием. Продолжительность диеты составляет от двух до четырех недель, после чего больного переводят на обычный рацион.
Разрешенные и запрещенные продукты при гепатите C представлены в таблице:
| Разрешенные продукты | Запрещенные продукты |
|
|
Прогноз
Гепатит C долгое время протекает бессимптомно. Отсутствие лечения в этот период грозит развитием серьезных осложнений. Но существуют случаи самостоятельного излечения, которое отмечается почти у 25% заболевших. У остальных 75% болезнь перетекает в хроническую форму, которая требует регулярного посещения врача для мониторинга печеночных показателей, проведения своевременной противовирусной терапии и предупреждения развития осложнений.
Однозначно определить продолжительность жизни пациента с вирусным гепатитом C довольно сложно. Все зависит от индивидуальных особенностей организма. В большинстве случаев болезнь протекает постепенно, и, прежде чем возникнут серьезные изменения в печени, могут пройти десятилетия.
К тому же за последние несколько лет медицина шагнула далеко вперед в терапии вирусного гепатита С. Успешно прошли испытания новые препараты, лечение которыми дает большой процент положительных результатов.
Статистические данные исходов заболевания представлены в таблице:
| Исход | Процент заболевших |
| Переход острой формы заболевания в хроническую | 55–85 |
| Развитие заболеваний различных патологий печени | 70 |
| Образование цирроза через 20–30 лет после начала заболевания | 5–20 |
| Смерть от тяжелых осложнений печени (рак или цирроз) | 1–5 |
На жизненный прогноз оказывает большое влияние образ жизни пациента и наличие сопутствующих заболеваний:
- Употребление алкоголя. Распитие даже небольшого количества спиртного пагубно воздействует на клетки печени, что может сильно ухудшить состояние органа. Помимо этого, этиловый спирт снижает защитные свойства организма.
- Заболевания печени. Они способствуют ускорению разрушения клеток печени, что приводит к скорейшему развитию фиброза.
- ВИЧ и прочие инфекции. Вирус иммунодефицита губительно влияет на иммунную систему, в результате чего организм не способен сопротивляться другим заболеваниям. Кроме того, повышается вероятность присоединения других форм гепатита, присутствие которых утяжеляет течение болезни и повышает риск скорой смерти пациента.
На положительный результат сильно влияет позитивный настрой человека. Необходимо научиться жить с этим заболеванием. Для положительной динамики важно придерживаться рекомендаций врача, проходить назначенную противовирусную терапию и соблюдать диету. Во избежание распространения инфекции нужно придерживаться нравственных принципов поведения. В остальном жизнь человека с вирусным гепатитом C ничем не отличается от жизни здоровых людей.
Профилактика
В настоящее время действующей вакцины против всех генотипов вируса гепатита C не найдено. Но клинические испытания по ее поиску все еще продолжаются. Все они проходят в рамках сразу нескольких международных проектов.
При обнаружении инфекции человеку нужно придерживаться некоторых рекомендаций:
- отказаться от алкоголя;
- проходить лечение строго под контролем врача, избегая самолечения и терапии методами нетрадиционной медицины;
- привиться от гепатита В и А;
- соблюдать меры личной гигиены, пользоваться только личными предметами ухода и не допускать контакта крови с предметами домашнего обихода во избежание заражения других членов семьи;
- отказаться от случайных половых контактов и приема наркотиков;
- по возможности придерживаться использования одноразового медицинского инструментария;
- отказаться от донорства крови.
Профилактика распространения инфекции в стенах медицинских и косметологических учреждений:
- работа в перчатках и обработка рук;
- регулярные профилактические осмотры, если работа связана с кровью и другими жидкостями;
- тщательная предстерилизационная обработка медицинского инструментария и его обязательная стерилизация.
Профилактика заражения плода заключается в планировании беременности с проведением всех необходимых анализов в этот период. Защита новорожденного проводится теми же методами, что и взрослого человека. Дополнением выступает отказ от грудного вскармливания.

