
Метод кардиотокографии может применяться при беременности для выявления нарушений сердечного ритма, определения предлежания плода, выявления многоплодной беременности, диагностики острой гипоксии во время родов и хронической — при беременности. Исследование под названием кардиотокография назначают всем беременным женщинам после 30 недель беременности. Это делается для оценки состояния плода. КТГ устанавливают и во время родов, чтобы видеть сократительную деятельность матки и как она влияет на состояние ребенка. Ухудшение самочувствия малыша отражается на количестве сердечных сокращений, что позволяет врачам приня́ть нужные меры для улучшения его состояния.
Что такое КТГ?
Кардиотокография — это метод оценки на момент исследования функционального состояния плода. КТГ – это аббревиатура от кардиотокографии. Это метод, основанный на изучении его сердечного ритма и изменений в характере шевелений, включающий в себя оценку сократительной деятельности матки. Для оценки результатов исследования могут использоваться: 10-бальная шкала Фишера, 12-бальная шкала Кребса, 10-бальная шкала Савельевой.
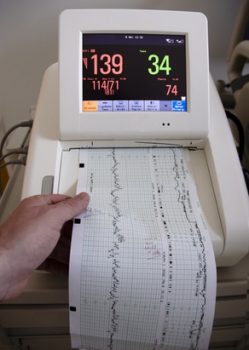
Согласно приказу Минздрава РФ № 572 от 2012 года, необходимо проведение КТГ всем беременным женщинам с 30-недельного (при физиологической беременности) срока не менее трех раз после 30 недель и обязательно во время родов. Возможно проведение этой процедуры начиная с 28 недель беременности по показаниям или при многоплодной беременности. КТГ проводится для:
- Определения силы и частоты маточных сокращений.
- Выявления брадикардии и тахикардии, регистрации нормальной ЧСС.
- Оценки состояния плода при беременности и во время родового процесса.
- Выявления респираторного дистресс-синдрома плода и решения о методе родоразрешения.
Виды кардиотокографии
Существует непрямая (наружная) и прямая (внутренняя) КТГ. Самой распространенной является первая. Ее производят при беременности и во время родов. Выполняется путем наложения двух датчиков на живот беременной и закрепления их с помощью пояса. Ультразвуковой датчик используют для регистрации сердечного ритма плода, а маточный датчик (TOCO) для наружной гистерографии, то есть для того, чтобы увидеть тонус матки или ее сократительную деятельность.
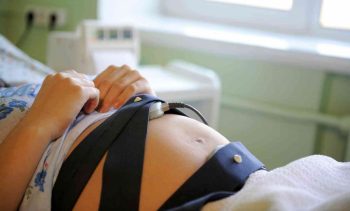
Исследование проводится в положении либо лежа на боку, либо на спине, либо полусидя (предотвращение синдрома сдавливания). Ультразвуковой датчик обрабатывают ультразвуковой контактной средой, чтобы обеспечить наилучший контакт с кожей. Его устанавливают на передней брюшной стенке в области максимальной слышимости сердца плода, при головном предлежании ниже пупка, а при тазовом предлежании на уровне или чуть выше пупочной области. TOCO датчик располагают на углу матки.
Если КТГ проводится при беременности, пациентке в руку могут дать специальное устройство, с помощью которого путем нажатия на кнопку самостоятельно отмечаются шевеления ребенка, но существуют аппараты, которые сами отмечают двигательную активность плода.
Процедура занимает от 30 до 60 минут, что связано с периодами сна и бодрствования. Проведение процедуры будет информативно только в периоды бодрствования плода.
Прямая КТГ осуществляется только в родах. Это связано с тем, что скальп-электрод, который регистрирует электрический импульс, закрепляют прямо на коже головы ребенка. Для этого необходимыми условиями являются головное предлежание плода, отсутствие плодного пузыря (отошедшие околоплодные воды), достаточное раскрытие маточного зева. Специальное устройство кардиомонитора рассчитывает ЧСС плода исходя из полученных данных.
Прямую КТГ целесообразно проводить у пациенток с ожирением и/или многоводием и не имеющих повышенного риска заполучить восходящую инфекцию. Остальным женщинам проводят непрямую КТГ на протяжении всего периода родов или несколько раз за все время родовой деятельности.
Показания для проведения внеплановых исследований
Частота регистраций КТГ определяется характером акушерской и экстрагенитальной патологии у беременной и двигательной активность плода. При нормально протекающей беременности запись кардиотокограммы производится с интервалом в 7-14 дней. При жалобах на снижение числа шевелений, при подозрении на нарушение функционального состояния плода и при беременности высокого риска по предрасположенности к развитию плацентарной недостаточности назначают мониторирование состояния плода от нескольких раз в неделю до нескольких раз в день. Помимо этого назначают проведение УЗИ.
Показания к дополнительной токографии:
- Отягощенный анамнез по гинекологии или в акушерском плане, особенно если отмечалась гипоксия плода или антенатальная гибель при предыдущих беременностях.
- Гестоз, отеки беременных, приэклампсии различных тяжести.
- Артериальная гипертензия.
- Анемия беременной.
- Резус-конфликт.
- Перенашивание.
- Маловодие или многоводие.
- Угроза преждевременных родов.
- Для оценки кровотока в системе мать-плод и гипоксии плода и ее лечения.
- Контроль при неудовлетворительных результатах КТГ.
- Многоплодие.
- Задержка внутриутробного развития.
- Тяжелая сопутствующая патология матери.
- Снижение двигательной активности.
- Нарушения, выявленные при допплерометрии.
- Гипотрофия и гипертрофия.
- Обвитие пуповиной.
- Рубец на матке.
- Преждевременное старение плаценты.
- Подозрение на узел пуповины.
Подготовка к процедуре
Специальной подготовки к исследованию не нужно. Процедура совершенно безопасна и безболезненна для плода и матери. Исследование лучше проводить после приема пищи, чтобы плод бодрствовал во время процедуры.
Перед КТГ следует посетить туалет, так как исследование длится не менее 30 минут. Во время проведения КТГ не должно меняться положение тела без разрешения врача, производящего исследование.
Расшифровка результатов
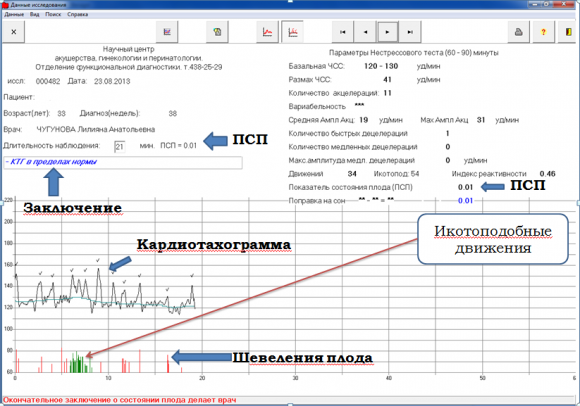
Монитор показывает кривую, для оценки следующие параметры кардиотокограммы:
- 1. Базальная (средняя) частота сердечных сокращений плода.
- 2. Амплитуда осцилляции (вариабельность) сердечного ритма.
- 3. Амплитуда миокардиального (моторно-кардиального) рефлекса.
- 4. Количество шевелений плода за период мониторирования.
- 5. Характер маточных сокращений, при их наличии.
- 6. Характер реакции сердечного ритма плода на сокращения матки.
Базальная ЧСС является основным параметром при анализе КТГ, по отношению к которому производится весь последующий анализ. Физиологической считается частота сердцебиения от 120 ударов в минуту до 160 ударов в минуту. Тахикардией будут значения свыше этих цифр. Тахикардия может рассматриваться как компенсаторно-приспособительная реакция организма на патологическое состояние матери или в связи с приемом препаратов, вызывающих учащение ЧСС. Также это может быть свидетельством наличия гипоксии плода, пороков развития сердечной системы, слишком маленького срока беременности для проведения процедуры, анемии. При устранении причин сердечный ритм восстанавливается.
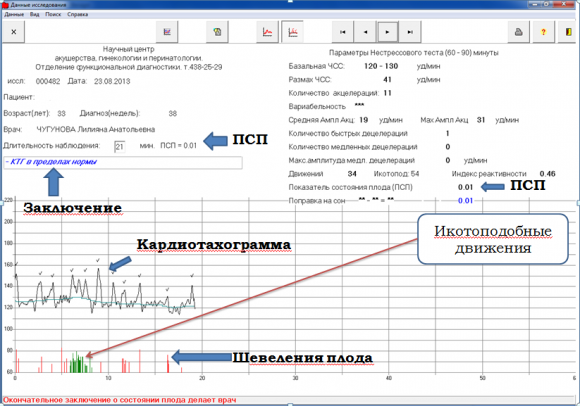
Снижение ЧСС ниже 110 считается брадикардией. Это проявление бывает от приема некоторых препаратов, при острой гипоксии плода, при сдавливании головки плода тазом матери(клиническое несоответствие головки плода и таза матери ), при затягивании истинного узла пуповины. Часто брадикардия является показанием для наложения акушерских щипцов, проведения экстренного кесарева сечения.
Амплитуда осцилляции сердечного ритма от 7 до 15 ударов в минуту. Если умеренная вариабельность на кривой присутствует хотя бы эпизодически, считают, что плод относительно компенсирован. Сниженная вариабельность до 5 и менее ударов в минуту является причиной снижения плацентарного и/или пуповинного кровотока. Мероприятия при снижении этого показателя направлены на прямое или косвенное улучшение оксигенации плода. При отсутствии эффекта от проводимых мероприятий принимают решение о родоразрешении. Увеличение амплитуды на 25 ударов в минуту и более отражает адаптивную реакцию на возникшую гипоксию.
Моторно-кардиальный рефлекс формируется к 28 неделе беременности. В норме двигательная активность плода сопровождается увеличением сердечных сокращений на 15 -35 ударов в минуту. Адаптивные проявления при гипоксии приводят к увеличению амплитуды МКР более 35 ударов в минуту. При угнетении ЦНС при гипоксии амплитуда менее 15, вплоть до полного ее исчезновения. Снижение или отсутствие миокардиального рефлекса может быть при введении медикаментов (наркотические вещества, магнезия), спокойной фазе — сне, из-за незрелости ЦНС (на сроках до 28 недель). При отсутствии этих причин расценивается как грозный признак гипоксии плода.
Шевеления ребенка при отсутствии сократительной деятельности матки должны быть зарегистрированы не менее 6 эпизодов за 30 минут исследования и сопровождаться адекватной амплитудой МКР. Основными диагностически значимыми критериями нарушения функционального состояния плода при беременности будут снижение или отсутствие вариабельного сердечного ритма и миокардиального рефлекса.
Функциональные пробы
При отсутствии эпизодов шевеления при КТГ показано проведение функциональных проб. Они позволяют при оценке результатов дифференцировать фазу покоя от нарушений состояния:
- Степ-тест производится физической нагрузкой. Беременная производит подъем по лестнице и спуск на 2 ступени в течение 3 минут. В результате такой нагрузки происходит снижение маточно-плацентарного кровотока. Если есть нарушения состояния плода после пробы регистрируется сглаженная кривая, развивается брадикардия, после которой может последовать длительная тахикардия. При отсутствии нарушений появляется двигательная активность с адекватной амплитудой моторно-кардиального рефлекса, происходит увеличение амплитуды оцилляций.
- Звуковой тест. Раздражителем является звуковой сигнал частотой 3 кГц длительностью 5 секунд и интенсивностью 95–100 ДБ. При нормальной реакции будет отмечаться увеличение ЧСС на 15 –20 уд/мин. О гипоксии можно говорить при отсутствие изменений или увеличение на 1–8 уд/мин.
- Стрессовый окситоциновый тест заключается в изучение реакции плода на уменьшение кровотока в во время сокращении миометрия, вызванного окситоцином. Тест модулирует стрессовое воздействие, которому плод подвергается при родах.
- Децелерации это снижение ЧСС более чем на 15 уд/мин. Они вызываются шевелениями плода или сокращениями матки. Оценивают форму, глубину, продолжительность, время выравнивания ЧСС. Ранние совпадают с началом сокращения матки, и сердечный ритм восстанавливается с окончанием схватки. Причина децелерации — воздействие на головку, чаще в конце второго периода родов при прохождении по родовым путям. При обнаружении их на КТГ прогноз для плода благоприятный — состояние не страдает, ацидоза нет. Поздние запаздывают по отношению к началу схватки и восстанавливается ЧСС после окончания, не всегда до исходного уровня. Неблагоприятным считается увеличение их количества и глубины, отсутствие выравнивания или тахикардия.
- Вариабельные децелерации появляются при сдавливании пуповины. Характеризуются резким началом и глубиной более 15 уд/мин, замедлением ЧСС плода. Тяжелыми являются более 35 уд/мин. Можно устранить путем смены положения тела беременной/роженицы. Если ритм не восстанавливается до исходного — это неблагоприятный прогноз.
Шкала Фишера и Кребса
Существуют несколько шкал для оценки. Самыми распространенными считаются Фишера и Кребса. Рассмотрим шкалу Фишера. Параметр оценивают от 0 до 2 баллов:
- Базальный ритм: 0 баллов ставят при ЧСС до 100 или выше 180 уд/мин.,1 балл ставят при ЧСС от 100 до 119 уд/мин. и от 161 до 180 уд/мин., 2 балла ставят при ЧСС от 120 до 160 уд/мин.
- Вариабельность: 0 баллов ставят при результатах до 3 ударов в минуту, 1 балл ставят при результатах от 3 до 5 ударов в минуту, 2 балла ставят при результатах от 6 до 25 ударов в минуту.
- Акцелерации: отсутствие расценивают как 0 баллов, от 1 до 4 расценивают как 1 балл, от 5 и выше расценивают как 2 балла.
- Децелерации: тяжелые расценивают как 0 баллов, легкие и средне-тяжелые расценивают как 1 балл, полное отсутствие или неглубокие короткие расценивают как 2 балла.
В норме КТГ при беременности c диапазоном данных от 8 до 10 баллов говорит об удовлетворительном состоянии плода. Результат от 6 до 8 баллов говорит о гипоксии плода, следует повторить исследование. Менее 6 баллов говорит об угрозе для жизни плода.
Шкала Кребса отличается тем, что тут еще есть и такой параметр, как число шевелений за полминуты: 5 шевелений и больше расценивают как 2 балла, от 1 до 4 расценивают как 1 балл, не было шевелений расценивают как 0 баллов. Если в результате от 9 до 12 баллов — это удовлетворительное состояние плода, 6-8 баллов — гипоксия плода, 0-5 баллов выраженная гипоксия плода. Если в результатах написано»по figo подозрительная», это говорит о гипоксии плода.
Расшифровка результатов производится только врачом. Следует учитывать все клинические показатели беременной и плода, время и условия проведения процедуры и сопутствующие патологии.
Видео Фото
Что такое КТГ?
Кардиотокография — это метод оценки на момент исследования функционального состояния плода. КТГ – это аббревиатура от кардиотокографии. Это метод, основанный на изучении его сердечного ритма и изменений в характере шевелений, включающий в себя оценку сократительной деятельности матки. Для оценки результатов исследования могут использоваться: 10-бальная шкала Фишера, 12-бальная шкала Кребса, 10-бальная шкала Савельевой.
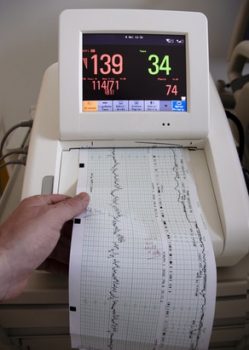
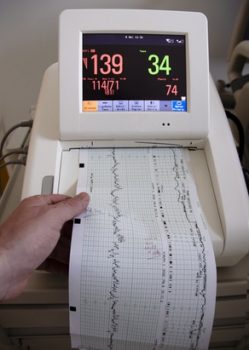
Согласно приказу Минздрава РФ № 572 от 2012 года, необходимо проведение КТГ всем беременным женщинам с 30-недельного (при физиологической беременности) срока не менее трех раз после 30 недель и обязательно во время родов. Возможно проведение этой процедуры начиная с 28 недель беременности по показаниям или при многоплодной беременности. КТГ проводится для:
- Определения силы и частоты маточных сокращений.
- Выявления брадикардии и тахикардии, регистрации нормальной ЧСС.
- Оценки состояния плода при беременности и во время родового процесса.
- Выявления респираторного дистресс-синдрома плода и решения о методе родоразрешения.
Виды кардиотокографии
Существует непрямая (наружная) и прямая (внутренняя) КТГ. Самой распространенной является первая. Ее производят при беременности и во время родов. Выполняется путем наложения двух датчиков на живот беременной и закрепления их с помощью пояса. Ультразвуковой датчик используют для регистрации сердечного ритма плода, а маточный датчик (TOCO) для наружной гистерографии, то есть для того, чтобы увидеть тонус матки или ее сократительную деятельность.

Исследование проводится в положении либо лежа на боку, либо на спине, либо полусидя (предотвращение синдрома сдавливания). Ультразвуковой датчик обрабатывают ультразвуковой контактной средой, чтобы обеспечить наилучший контакт с кожей. Его устанавливают на передней брюшной стенке в области максимальной слышимости сердца плода, при головном предлежании ниже пупка, а при тазовом предлежании на уровне или чуть выше пупочной области. TOCO датчик располагают на углу матки.
Если КТГ проводится при беременности, пациентке в руку могут дать специальное устройство, с помощью которого путем нажатия на кнопку самостоятельно отмечаются шевеления ребенка, но существуют аппараты, которые сами отмечают двигательную активность плода.
Процедура занимает от 30 до 60 минут, что связано с периодами сна и бодрствования. Проведение процедуры будет информативно только в периоды бодрствования плода.
Прямая КТГ осуществляется только в родах. Это связано с тем, что скальп-электрод, который регистрирует электрический импульс, закрепляют прямо на коже головы ребенка. Для этого необходимыми условиями являются головное предлежание плода, отсутствие плодного пузыря (отошедшие околоплодные воды), достаточное раскрытие маточного зева. Специальное устройство кардиомонитора рассчитывает ЧСС плода исходя из полученных данных.
Прямую КТГ целесообразно проводить у пациенток с ожирением и/или многоводием и не имеющих повышенного риска заполучить восходящую инфекцию. Остальным женщинам проводят непрямую КТГ на протяжении всего периода родов или несколько раз за все время родовой деятельности.
Показания для проведения внеплановых исследований
Частота регистраций КТГ определяется характером акушерской и экстрагенитальной патологии у беременной и двигательной активность плода. При нормально протекающей беременности запись кардиотокограммы производится с интервалом в 7-14 дней. При жалобах на снижение числа шевелений, при подозрении на нарушение функционального состояния плода и при беременности высокого риска по предрасположенности к развитию плацентарной недостаточности назначают мониторирование состояния плода от нескольких раз в неделю до нескольких раз в день. Помимо этого назначают проведение УЗИ.
Показания к дополнительной токографии:
- Отягощенный анамнез по гинекологии или в акушерском плане, особенно если отмечалась гипоксия плода или антенатальная гибель при предыдущих беременностях.
- Гестоз, отеки беременных, приэклампсии различных тяжести.
- Артериальная гипертензия.
- Анемия беременной.
- Резус-конфликт.
- Перенашивание.
- Маловодие или многоводие.
- Угроза преждевременных родов.
- Для оценки кровотока в системе мать-плод и гипоксии плода и ее лечения.
- Контроль при неудовлетворительных результатах КТГ.
- Многоплодие.
- Задержка внутриутробного развития.
- Тяжелая сопутствующая патология матери.
- Снижение двигательной активности.
- Нарушения, выявленные при допплерометрии.
- Гипотрофия и гипертрофия.
- Обвитие пуповиной.
- Рубец на матке.
- Преждевременное старение плаценты.
- Подозрение на узел пуповины.
Подготовка к процедуре
Специальной подготовки к исследованию не нужно. Процедура совершенно безопасна и безболезненна для плода и матери. Исследование лучше проводить после приема пищи, чтобы плод бодрствовал во время процедуры.
Перед КТГ следует посетить туалет, так как исследование длится не менее 30 минут. Во время проведения КТГ не должно меняться положение тела без разрешения врача, производящего исследование.
Расшифровка результатов
Монитор показывает кривую, для оценки следующие параметры кардиотокограммы:
- 1. Базальная (средняя) частота сердечных сокращений плода.
- 2. Амплитуда осцилляции (вариабельность) сердечного ритма.
- 3. Амплитуда миокардиального (моторно-кардиального) рефлекса.
- 4. Количество шевелений плода за период мониторирования.
- 5. Характер маточных сокращений, при их наличии.
- 6. Характер реакции сердечного ритма плода на сокращения матки.
Базальная ЧСС является основным параметром при анализе КТГ, по отношению к которому производится весь последующий анализ. Физиологической считается частота сердцебиения от 120 ударов в минуту до 160 ударов в минуту. Тахикардией будут значения свыше этих цифр. Тахикардия может рассматриваться как компенсаторно-приспособительная реакция организма на патологическое состояние матери или в связи с приемом препаратов, вызывающих учащение ЧСС. Также это может быть свидетельством наличия гипоксии плода, пороков развития сердечной системы, слишком маленького срока беременности для проведения процедуры, анемии. При устранении причин сердечный ритм восстанавливается.
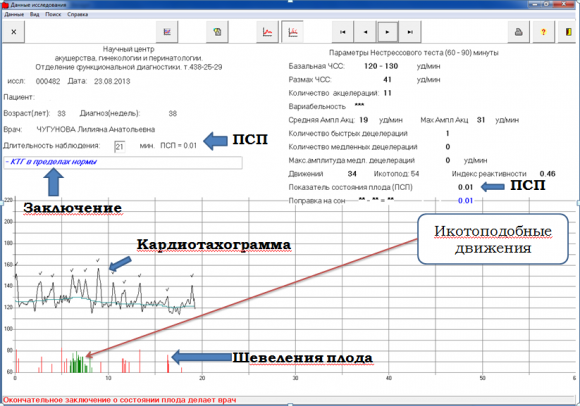
Снижение ЧСС ниже 110 считается брадикардией. Это проявление бывает от приема некоторых препаратов, при острой гипоксии плода, при сдавливании головки плода тазом матери(клиническое несоответствие головки плода и таза матери ), при затягивании истинного узла пуповины. Часто брадикардия является показанием для наложения акушерских щипцов, проведения экстренного кесарева сечения.
Амплитуда осцилляции сердечного ритма от 7 до 15 ударов в минуту. Если умеренная вариабельность на кривой присутствует хотя бы эпизодически, считают, что плод относительно компенсирован. Сниженная вариабельность до 5 и менее ударов в минуту является причиной снижения плацентарного и/или пуповинного кровотока. Мероприятия при снижении этого показателя направлены на прямое или косвенное улучшение оксигенации плода. При отсутствии эффекта от проводимых мероприятий принимают решение о родоразрешении. Увеличение амплитуды на 25 ударов в минуту и более отражает адаптивную реакцию на возникшую гипоксию.
Моторно-кардиальный рефлекс формируется к 28 неделе беременности. В норме двигательная активность плода сопровождается увеличением сердечных сокращений на 15 -35 ударов в минуту. Адаптивные проявления при гипоксии приводят к увеличению амплитуды МКР более 35 ударов в минуту. При угнетении ЦНС при гипоксии амплитуда менее 15, вплоть до полного ее исчезновения. Снижение или отсутствие миокардиального рефлекса может быть при введении медикаментов (наркотические вещества, магнезия), спокойной фазе — сне, из-за незрелости ЦНС (на сроках до 28 недель). При отсутствии этих причин расценивается как грозный признак гипоксии плода.
Шевеления ребенка при отсутствии сократительной деятельности матки должны быть зарегистрированы не менее 6 эпизодов за 30 минут исследования и сопровождаться адекватной амплитудой МКР. Основными диагностически значимыми критериями нарушения функционального состояния плода при беременности будут снижение или отсутствие вариабельного сердечного ритма и миокардиального рефлекса.
Функциональные пробы
При отсутствии эпизодов шевеления при КТГ показано проведение функциональных проб. Они позволяют при оценке результатов дифференцировать фазу покоя от нарушений состояния:
- Степ-тест производится физической нагрузкой. Беременная производит подъем по лестнице и спуск на 2 ступени в течение 3 минут. В результате такой нагрузки происходит снижение маточно-плацентарного кровотока. Если есть нарушения состояния плода после пробы регистрируется сглаженная кривая, развивается брадикардия, после которой может последовать длительная тахикардия. При отсутствии нарушений появляется двигательная активность с адекватной амплитудой моторно-кардиального рефлекса, происходит увеличение амплитуды оцилляций.
- Звуковой тест. Раздражителем является звуковой сигнал частотой 3 кГц длительностью 5 секунд и интенсивностью 95–100 ДБ. При нормальной реакции будет отмечаться увеличение ЧСС на 15 –20 уд/мин. О гипоксии можно говорить при отсутствие изменений или увеличение на 1–8 уд/мин.
- Стрессовый окситоциновый тест заключается в изучение реакции плода на уменьшение кровотока в во время сокращении миометрия, вызванного окситоцином. Тест модулирует стрессовое воздействие, которому плод подвергается при родах.
- Децелерации это снижение ЧСС более чем на 15 уд/мин. Они вызываются шевелениями плода или сокращениями матки. Оценивают форму, глубину, продолжительность, время выравнивания ЧСС. Ранние совпадают с началом сокращения матки, и сердечный ритм восстанавливается с окончанием схватки. Причина децелерации — воздействие на головку, чаще в конце второго периода родов при прохождении по родовым путям. При обнаружении их на КТГ прогноз для плода благоприятный — состояние не страдает, ацидоза нет. Поздние запаздывают по отношению к началу схватки и восстанавливается ЧСС после окончания, не всегда до исходного уровня. Неблагоприятным считается увеличение их количества и глубины, отсутствие выравнивания или тахикардия.
- Вариабельные децелерации появляются при сдавливании пуповины. Характеризуются резким началом и глубиной более 15 уд/мин, замедлением ЧСС плода. Тяжелыми являются более 35 уд/мин. Можно устранить путем смены положения тела беременной/роженицы. Если ритм не восстанавливается до исходного — это неблагоприятный прогноз.
Шкала Фишера и Кребса
Существуют несколько шкал для оценки. Самыми распространенными считаются Фишера и Кребса. Рассмотрим шкалу Фишера. Параметр оценивают от 0 до 2 баллов:
- Базальный ритм: 0 баллов ставят при ЧСС до 100 или выше 180 уд/мин.,1 балл ставят при ЧСС от 100 до 119 уд/мин. и от 161 до 180 уд/мин., 2 балла ставят при ЧСС от 120 до 160 уд/мин.
- Вариабельность: 0 баллов ставят при результатах до 3 ударов в минуту, 1 балл ставят при результатах от 3 до 5 ударов в минуту, 2 балла ставят при результатах от 6 до 25 ударов в минуту.
- Акцелерации: отсутствие расценивают как 0 баллов, от 1 до 4 расценивают как 1 балл, от 5 и выше расценивают как 2 балла.
- Децелерации: тяжелые расценивают как 0 баллов, легкие и средне-тяжелые расценивают как 1 балл, полное отсутствие или неглубокие короткие расценивают как 2 балла.
В норме КТГ при беременности c диапазоном данных от 8 до 10 баллов говорит об удовлетворительном состоянии плода. Результат от 6 до 8 баллов говорит о гипоксии плода, следует повторить исследование. Менее 6 баллов говорит об угрозе для жизни плода.
Шкала Кребса отличается тем, что тут еще есть и такой параметр, как число шевелений за полминуты: 5 шевелений и больше расценивают как 2 балла, от 1 до 4 расценивают как 1 балл, не было шевелений расценивают как 0 баллов. Если в результате от 9 до 12 баллов — это удовлетворительное состояние плода, 6-8 баллов — гипоксия плода, 0-5 баллов выраженная гипоксия плода. Если в результатах написано»по figo подозрительная», это говорит о гипоксии плода.
Расшифровка результатов производится только врачом. Следует учитывать все клинические показатели беременной и плода, время и условия проведения процедуры и сопутствующие патологии.

