
Если болит низ живота, то причин этому может быть масса. Обычно болезненные ощущения постепенно проходят. Но если они становятся систематическими, то нужно обращаться в больницу. Такое неприятное ощущение может быть связано с болезнями желудочно-кишечного тракта, нервной, половой и мочевыводящей систем.
Гинекологические причины болей внизу живота
Выделяют патологические и физиологические факторы, которые провоцируют болезненные ощущения у женщин. К общим физиологическим относятся боли предменструального характера. Еще во время самих месячных часто возникают сильные боли. Кроме этого, на мочевой пузырь может давить матка, вызывая дискомфорт. Такие жалобы являются самыми распространенными.
На возникновение болей внизу живота влияют частые стрессы, сексуальное или физическое насилие, употребление наркотиков, спиртного, табакокурение и прочие факторы. У беременных женщин тоже периодически появляются неприятные ощущения из-за того, что мышечные волокна в брюшной области начинают постепенно растягиваться.
Что касается патологических болей, то тут основными факторами чаще всего выступают воспалительные процессы в женских половых органах, причем болезнь бывает острой и хронической. Обычно она распространяется на яичники, влагалище, маточные трубки, шейку и саму матку.
Часто у девушки или женщины болит нижняя область живота из-за того, что киста яичника начинает разрастаться. Хроническая форма аднексита тоже вызывает подобные болевые ощущения, как и наличие спаек, кольпита, доброкачественных образований в матке (фибромиома). Нужно помнить и об эндометриозе. Кроме болезненных ощущений, при таких патологических явлениях повышается температура тела, появляется слабость, вялость.
Обычно если внезапно появляются вагинальные кровотечения вместе с болью, то это свидетельствует о вульводинии, аднексите, цервиците, эндометриозе, оофорите, сальпингите, миоме и опущении матки.
Когда одновременно чувствуется дискомфорт с правой и левой стороны брюшной полости, то это может свидетельствовать об опухолях и новообразованиях в яичнике, кистозе или внематочной беременности. Тянущие болезненные ощущения во время беременности считаются тоже опасными, так как свидетельствуют иногда об угрозе выкидыша или преждевременном отслоении плаценты.

Каковы причины боли внизу живота и пояснице у женщин? О чем говорят боли внизу живота при беременности? Боль внизу живота у женщин: возможные причины и заболевания
Заболевания мужских половых органов
- Простатит.
Часто встречающимся заболеванием половых органов у мужчин считается именно простатит. При этом недуге патологические процессы охватывают простату. Ее ткани начинают воспаляться.
Болезнь может быть острой и хронической. Факторы, которые провоцируют простатит, имеют инфекционную и неинфекционную природу. Первая группа включает воздействие бактерий, вирусов, грибковых культур. Ко второй относятся постоянные стрессы, резкое и сильное охлаждение организма человека, неактивный образ жизни, уменьшение сопротивляемости различным негативным факторам. Кроме того, предрасполагающими условиями считаются проблемы гормонального баланса, травмирования тканей органа и проблемы с циркуляцией крови в малом тазе.
При этом недуге мужчина жалуется на боль в нижней части живота, промежности, мошонке. Во время мочеиспускания чувствуется дискомфорт и жжение. Боль ощущается в пояснице, а иногда в заднем проходе. Повышается температура тела, человек становится слабым, вялым, чувствует озноб, боли в суставах и мышцах. Учащаются позывы в туалет. Обычно все сопровождается запорами. Длительность полового акта уменьшается. Снижается эрекция. Чувствуются боли в головке полового органа после сексуального акта.
- Аденома простаты.
Еще одной причиной боли внизу живота у мужчин может быть аденома предстательной железы. Из-за чрезмерного разрастания ее тканей в органе появляется доброкачественное новообразование. В связи с тем, что сама железа увеличивается, происходит сдавливание уретры. Обычно такая проблема имеется у мужчин пожилого возраста. Аденома развивается из-за нарушений гормонального баланса в организме. С возрастом вырабатывается все меньше тестостерона и увеличивается количество эстрогена.
Первый симптом, который проявляется у мужчин, — это учащенные позывы к мочеиспусканию. Причем они мучают больного и в ночное время. Со временем железа разрастается и передавливает уретру, что приводит к проблемам в опорожнении мочевого пузыря. Застой мочевой жидкости вызывает воспалительные и инфекционные процессы в мочевом пузыре (цистит) и почках (пиелонефрит). Чувствуются боли в нижней части живота и пояснице, жжение при мочеиспускании.
- Рак предстательной железы.
Это заболевание предполагает наличие опухоли злокачественного типа в органе. Она растет за счет железистых тканей. Причина такой патологии все еще не известна, но предрасполагающими факторами являются нарушения в гормональном балансе, наследственность, наличие аденомы простаты, которая очень быстро прогрессирует. По статистике, чаще всего рак обнаруживается у пожилых мужчин.
На раннем этапе развития патологии появляются частые позывы в туалет, но само опорожнение мочевого пузыря прерывистое. Ощущается боль в промежности. Потом возникают симптомы, которые указывают на наличие метастазов — слабость, быстрая потеря веса, боли в груди, костях бедер, таза, позвоночника.
- Везикулит.
Это недуг, при котором из-за бактериальных или вирусных инфекций воспаляются семенные пузырьки. Заболевание бывает острым и хроническим. При этом пациент чувствует сильные боли в паху и крестце. Имеются расстройства половых функций. При эрекции ощущается боль. В сперме заметны кровяные сгустки. Повышается температура тела, появляются головные боли, гной в моче и сперме и проблемы с опорожнением мочевого пузыря.
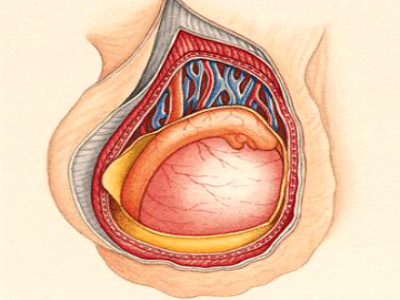
- Перекрут яичка.
При такой патологии нарушается циркуляция крови в яичке из-за перекручивания семенных каналов. Обычно так происходит, если мышцы в этой области непроизвольно сокращаются. Основная причина — отсутствие полноценного крепления яичка к мошонке.
При такой патологии снижается кровеносное давление, появляется задержка в опорожнении мочевого пузыря, тошнота, рвотные приступы. Мошонка отекает, наблюдается ее гиперемия. В нижней части живота мышцы напряжены.
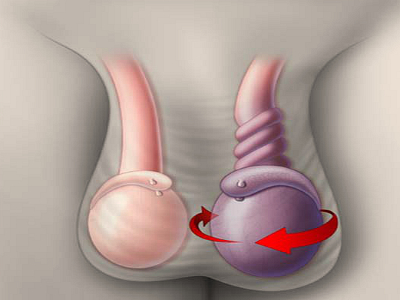
Орхит как причина
Это болезнь, при которой воспаляются ткани яичка. Воспалительные процессы распространяются и на его придатки. Основные причины — наличие инфекций (поступают в яичко через кровь), травмы в области паха и проблемы с циркуляцией крови в области яичка.
В яичке ощущаются выраженные боли, которые иррадиируют в пах, промежность, поясницу. Размер органа увеличивается из-за отечности. Ткани уплотняются, мошонка краснеет. Боль появляется при любом движении.
Заболевания органов мочевыводящей системы
Система мочевыведения отвечает за формирование мочевой жидкости, ее накапливание и дальнейшее выведение из организма.
- Пиелонефрит.
Это заболевание характеризуется неспецифическими воспалительными процессами в почках, которые вызваны инфекциями. Обычно поражены лоханочная и чашечная система, каналы и соединительные ткани органа. Инфекция попадает в почки через кровь либо восходящим методом через мочу, которая проникает из-за заброса из мочеточников.
При таком заболевании пациенты ощущают боль в середине живота — в том месте, где располагаются почки. Она может переходить и на поясницу. Появляется головная боль, слабость, тошнота, рвотные приступы, повышается температура тела, усиливается интенсивность выделения пота. Моча мутнеет. Возникают проблемы с опорожнением мочевого пузыря.
- Мочекаменная болезнь.
Этот недуг является хроническим. Он характеризуется появлением камней, которые называются конкрементами, в органах мочевыводящей системы. Это касается мочевого пузыря, мочеточников и почек. Такая патология считается довольно распространенной, особенно у людей пожилого возраста. Обычно эта проблема связана с обменными процессами. Камни бывают мелкими, но в особо тяжелых ситуациях их вес достигает килограмма. В органе может быть от одного до нескольких сотен конкрементов.
Предрасполагающими факторами является неправильное питание, генетическая предрасположенность, хронические заболевания инфекционной природы в органах мочевыводящей системы, малоактивный образ жизни, дефекты строения органов и каналов.
При таком недуге появляются спастические болезненные ощущения в области поясницы. Они переходят на низ живота. Причем даже если человек будет находиться в спокойном состоянии и не двигаться, то интенсивность болезненных ощущений не уменьшится. Зато она увеличится при движении, или когда человек выпьет жидкость. При мочекаменной болезни появляется тошнота и рвотные приступы, в моче можно увидеть кровяные сгустки.
- Цистит.
Это заболевание, при котором воспаляются слизистые прослойки мочевого пузыря. Обычно проблема вызвана инфекционными агентами. К примеру, инфекция может перейти в мочевой пузырь при уретрите или простатите. Кроме того, предрасполагающими факторами являются переохлаждение, ослабление иммунитета, нарушения в гормональном фоне, травмы слизистой органа, застойные процессы крови в венах в области таза.
Боли ноющие. Особенно они чувствуются в нижней части живота. Мочеиспускание учащается, но после него остается ощущение,что мочевой пузырь не полностью опорожнен. Появляются рези. Моча мутная, в ней иногда имеются сгустки крови. Повышается температура тела, пациент страдает от тошноты, а иногда и рвоты.
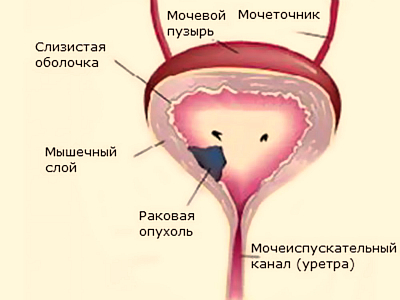
- Рак мочевого пузыря.
Это патология, при которой образуется опухоль злокачественного типа в слизистых прослойках или стенках мочевого пузыря. Причины рака до сих пор не изучены. Но повлиять на его возникновение могут плохие условия жизни и работы, нарушения в оттоке мочевой жидкости, гормональные изменения, наследственность.
Сначала заболевание никак не проявляется, но потом оно прогрессирует, что приводит к дизурическим проблемам и болевому синдрому. В моче наблюдается кровь. Появляются боли внизу живота и пояснице. Мочеиспускание становится частым и болезненным.
Заболевания органов пищеварения
Пищеварительная система отвечает за переработку продуктов питания и получение из них полезных витаминов, микроэлементов, минералов и прочих веществ. Потом они всасываются и попадают в кровоток и лимфоток. Остатки выводятся через прямой отдел кишечника. Известны такие заболевания, которые вызывают боли внизу живота:
- Болезнь Крона.
Воспалительные процессы в этом случае являются неспецифическими и гранулематозными. Это заболевание поражает все части пищеварительного тракта. При этом параллельно появляются свищи, трещинки, ранки, абсцессы и язвы. Заболевание носит рецидивирующий характер. Точные причины недуга так и не выявлены. При таком недуге боль чувствуется распирающей по всему животу. Она усиливается из-за действия различных факторов. Вес человека постепенно уменьшается. Появляется вздутие живота, тошнота, рвота, слабость.
- Синдром раздраженного кишечника.
Это комплексное расстройство органов пищеварения. Обычно проявляется при сильных стрессах. Симптомами являются вздутие, спазмы, дискомфорт, боли, понос, запор и их постоянное чередование, неполное опорожнение кишечника.
- Аппендицит.
Это заболевание, при котором воспаляется червовидный отросток кишечника. Боли очень сильные. Требуется немедленное хирургическое вмешательство.
- Кишечная непроходимость.
Боль чувствуется в самом низу. Вздутие ассиметричное. Появляется рвота, позывы к дефекации очень болезненные.
- Запор хронического характера.
Позывы в туалет тоже болезненные, как и само опорожнение кишки. Требуется специальная диета.
- Колит язвенной природы.
- Дивертикулез толстого отдела кишечника.
- Наличие грыжи.
- Рак толстого отдела кишечника.

Медикаментозная терапия
Если боли имеют хронический характер, но при этом их интенсивность слабая или средняя, то обычно используются препараты из группы спазмолитиков. Они обладают таким действием:
- уменьшают тонус внутренних органов и мускулатуры гладкого типа;
- имеют сосудорасширяющие свойства;
- помогают устранить болезненные ощущения.
Самыми популярными спазмолитическими препаратами считаются Но-шпа, Папаверин, Бускопан, Спазмалгон, Спазмомен, Дюспаталин, Метеоспазмил.

Лечение болевого синдрома может сопровождаться использованием препаратов из нестероидной группы с противовоспалительными свойствами. Они купируют болевой синдром. Кроме того, уменьшают воспаление, а также обладают жаропонижающими свойствами. Обычно применяются такие медикаменты, как Нимесулид, Дексалгин, Ибупрофен, Диклофенак. Нужно строго следить за дозировкой, которую указывает доктор, так как ее превышение приводит к тяжелым последствиям. К примеру, это:
- кровотечения в желудке и кишечнике;
- язвенная болезнь;
- рвотные приступы и тошнота;
- понос;
- воздействие на костный мозг;
- токсическое воздействие на почки и печень.
Чтобы предотвратить их, нужно принимать медикаменты строго в определенных дозах. Лучше всего делать это после приема пищи. Параллельно доктор может назначать средства с обволакивающими свойствами в качестве защиты слизистой прослойки. Чаще всего используется Маалокс и Альмагель, а также Омепразол и Квамател.
Если у пациента сильно болит низ живота и при этом диагностировано наличие образований злокачественной природы (к примеру, рак мочевого пузыря или кишечника), то применяются сильнодействующие анальгетики из наркотической группы. К примеру, Трамадол или Морфин.
Когда болезненные ощущения связаны с активностью бактериальной инфекции, то назначаются антибиотики. Они могут быть как полусинтетическими, так и натуральными. Эти медикаменты предназначены для того, чтобы подавить рост болезнетворных микроорганизмов, а потом спровоцировать их гибель. Сначала используются антибиотики широкого спектра воздействия, пока проводятся исследования для определения разновидности возбудителя заболевания и его восприимчивости к действию определенных препаратов. Благодаря этому выбирают наиболее эффективное средство. Чаще всего используются:
- цефалоспорины (второе поколение) — Цефаклор или Цефуроксим;
- нитрофурановые производные — Фуралтадин, Фуразолидон;
- пенициллиновые ингибиторозащищенные средства — Амоксиклав, Аугментин;
- производные препараты от фосфоновой кислоты — Фосфомицин.
Доктор назначает определенную дозу и длительность антибиотикотерапии.
Если у пациента ноет низ живота из-за различных болезней, то кроме основной медикаментозной терапии и хирургического вмешательства (в крайних случаях), доктор назначает еще и вспомогательные методики лечения.
Физиотерапевтические процедуры
Активно применяется дарсонвализация. При этой процедуре на определенные зоны тела воздействуют слабым импульсом, но ток имеет высокое напряжение, малую силу и высокую частоту. Обычно такое лечение назначается при цистите, простатите и недержании мочи. Дарсонвализация имеет следующий эффект:
- улучшает циркуляцию крови, благоприятно влияет на клеточное питание;
- обладает бактерицидным и бактериостатическим действием;
- устраняет спазмы кровеносных сосудов и сфинктера.
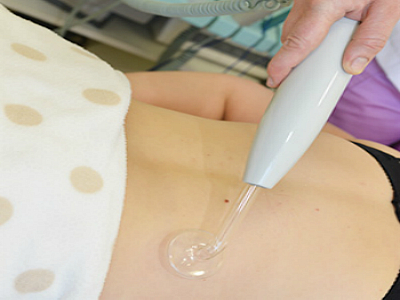
Процедура противопоказана при образованиях злокачественной природы, недостаточности функционирования сердца и кровеносных сосудов, при склонности к кровоизлияниям или индивидуальной непереносимости.
Индуктотермия предполагает воздействие на человека электромагнитным полем с высокой частотой. Процедура уменьшает отеки, помогает рассасываться очагам воспаления, расширяет кровеносные сосуды, так что циркуляция крови заметно улучшается. Обычно индуктотермия используется при спазмах кишечника и хронических болезнях вроде простатита или цистита.
При УВЧ-терапии электромагнитное поле переменного типа с высокой частотой воздействует на организм человека. Благодаря этому можно избавиться от болей, устранить воспаление, улучшить местный иммунитет, ускорить процесс регенерации тканей и остановить размножение патогенной микрофлоры. Обычно эта процедура назначается при простатите, колите, запорах, цистите.

Применяемая диета
Если живот начал болеть из-за проблем с кишечником, то необходимо наладить питание.

В противном случае у пациента может появляться как запор, так и понос. При соблюдении правил питания состояние больного постепенно улучшается. Диета способствует скорому выздоровлению.
Если пациент страдает от поноса, то обычно испражнение происходит несколько раз в сутки, причем сам стул жидкий, так как в кале содержится до 90% воды. Если у пациента понос спровоцирован опухолями в области кишечника, то нужно подобрать щадящую диету. Следует уменьшить потребление жиров и углеводов, а также продуктов, которые содержат серотонин. А вот продуктов, богатых белками, нужно кушать больше. Если понос связан с колитами, то необходимо исключить продукты питания, которые провоцируют появление метеоризма. Когда понос появляется из-за хронических болезней кишечника с воспалительными процессами, нельзя употреблять продукты, имеющие волокнистую структуру. Нужно кушать больше белковых.
Если у пациента запор, то при такой проблеме опорожнение кишечника будет медленным и с большими затруднениями. При этом каловые массы очень твердые. Обычно при запоре назначается диета №3. Содержание белков, углеводов и жира нормальное, но 30% жиров составляют растительные масла. Обязательно нужно кушать те продукты, которые усиливают кишечную моторику и имеют пищевые волокна. Следует употреблять больше свежих овощей, фруктов, зелени, зерновых культур. Полезно пить минеральные воды.

Эндоскопическое исследование и хирургическое лечение
Обычно применяются 2 варианта эндоскопического исследования — цитоскопия и колонокопия.
1. Цитоскопия.
Делать цитоскопию требуется в том случае, когда нужно диагностировать состояние мочевого пузыря. При этом терапевтические манипуляции будут незначительными. Сама процедура довольно болезненная, особенно это касается мужчин (в отличие от женщин, у них имеются 2 изгиба в уретре). Чтобы облегчить процедуру, используется анестезия — местная или общая.
Цитоскопия позволяет сделать следующее:
- удалить опухоли и новообразования небольших размеров;
- раздробить и удалить конкременты из мочевого пузыря;
- прижечь язвы и ранки на слизистой прослойке мочевого пузыря;
- остановить кровоизлияние.
2. Колоноскопия.
Эта методика используется для диагностики состояния толстого отдела кишечника. Она тоже позволяет прижигать язвы на слизистой органа, останавливать кровотечения и удалять опухоли. Показанием к проведению такой процедуры является любое подозрение на болезни в толстом отделе кишечника. Сама процедура проводится либо с местным обезболиванием, либо совсем без анестезии.
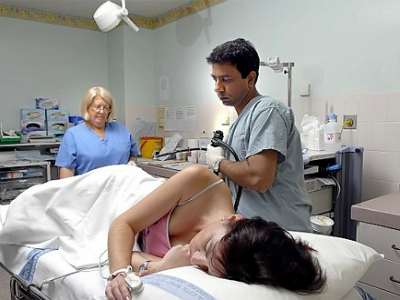
Когда требуется хирургическое вмешательство
Что касается хирургического вмешательства, то оно требуется в ряде случаев, когда медикаментозное лечение не помогает:
1. Аппендицит.
При такой патологии нужно как можно быстрее произвести хирургическое вмешательство, чтобы удалить червовидный отросток. Для этого используются 2 метода. Во-первых, проводится традиционная аппендэктомия, то есть полностью удаляется аппендикс через небольшой разрез. Во-вторых, может использоваться аппендэктомия лапароскопического типа, когда отросток выводится с помощью специального оборудования. Для этого делаются проколы в брюшной стенке. Обычно пациент восстанавливается уже через неделю.
2. Перекручивание яичка.
Такая патология касается только мужчин. Необходимо как можно раньше провести операцию, так как быстро развиваются необратимые последствия. С помощью хирургического вмешательства яички раскручиваются. Если ткани уже омертвевшие, то орган нужно удалить.
3. Гинекологическое вмешательство.
К малым гинекологическим операциям относятся искусственный аборт, выскабливание, гистероскопия, цервикоскопия, диатермокоагуляция, конзация и биопсия маточной шейки.
К большим гинекологическим операциям относятся те, которые имеют большой объем оперативного вмешательства. Из-за этого женщина будет длительное время находиться на стационарном лечении. Выделяют такие гинекологические операции:
- лапароскопические (делают 3 некрупных надреза в области подвздошной области и пупка и входят через в них брюшную полость);
- лапаротомические (делают продольный или поперечный надрез);
- влагалищные (разрезы не делают, проходят через влагалище).
Заключение
Когда сильно болит низ живота, не стоит затягивать с походом в больницу. Если болезненные ощущения длительное время не проходят, то это может быть связано с заболеваниями органов желудочно-кишечного тракта, мочевыводящей, половой, нервной системы. В таком случае требуется немедленное лечение. Врач подбирает соответствующую медикаментозную терапия. Назначаются физиотерапевтические средства, диета. В крайнем случае проводится операция. Дополнительно можно использовать рецепты народной медицины.
Рассказать ВКонтакте Поделиться в Facebook Рассказать в Одноклассниках Видео Фото












Гинекологические причины болей внизу живота
Выделяют патологические и физиологические факторы, которые провоцируют болезненные ощущения у женщин. К общим физиологическим относятся боли предменструального характера. Еще во время самих месячных часто возникают сильные боли. Кроме этого, на мочевой пузырь может давить матка, вызывая дискомфорт. Такие жалобы являются самыми распространенными.
На возникновение болей внизу живота влияют частые стрессы, сексуальное или физическое насилие, употребление наркотиков, спиртного, табакокурение и прочие факторы. У беременных женщин тоже периодически появляются неприятные ощущения из-за того, что мышечные волокна в брюшной области начинают постепенно растягиваться.
Что касается патологических болей, то тут основными факторами чаще всего выступают воспалительные процессы в женских половых органах, причем болезнь бывает острой и хронической. Обычно она распространяется на яичники, влагалище, маточные трубки, шейку и саму матку.
Часто у девушки или женщины болит нижняя область живота из-за того, что киста яичника начинает разрастаться. Хроническая форма аднексита тоже вызывает подобные болевые ощущения, как и наличие спаек, кольпита, доброкачественных образований в матке (фибромиома). Нужно помнить и об эндометриозе. Кроме болезненных ощущений, при таких патологических явлениях повышается температура тела, появляется слабость, вялость.
Обычно если внезапно появляются вагинальные кровотечения вместе с болью, то это свидетельствует о вульводинии, аднексите, цервиците, эндометриозе, оофорите, сальпингите, миоме и опущении матки.
Когда одновременно чувствуется дискомфорт с правой и левой стороны брюшной полости, то это может свидетельствовать об опухолях и новообразованиях в яичнике, кистозе или внематочной беременности. Тянущие болезненные ощущения во время беременности считаются тоже опасными, так как свидетельствуют иногда об угрозе выкидыша или преждевременном отслоении плаценты.

Заболевания мужских половых органов
- Простатит.
Часто встречающимся заболеванием половых органов у мужчин считается именно простатит. При этом недуге патологические процессы охватывают простату. Ее ткани начинают воспаляться.
Болезнь может быть острой и хронической. Факторы, которые провоцируют простатит, имеют инфекционную и неинфекционную природу. Первая группа включает воздействие бактерий, вирусов, грибковых культур. Ко второй относятся постоянные стрессы, резкое и сильное охлаждение организма человека, неактивный образ жизни, уменьшение сопротивляемости различным негативным факторам. Кроме того, предрасполагающими условиями считаются проблемы гормонального баланса, травмирования тканей органа и проблемы с циркуляцией крови в малом тазе.
При этом недуге мужчина жалуется на боль в нижней части живота, промежности, мошонке. Во время мочеиспускания чувствуется дискомфорт и жжение. Боль ощущается в пояснице, а иногда в заднем проходе. Повышается температура тела, человек становится слабым, вялым, чувствует озноб, боли в суставах и мышцах. Учащаются позывы в туалет. Обычно все сопровождается запорами. Длительность полового акта уменьшается. Снижается эрекция. Чувствуются боли в головке полового органа после сексуального акта.
- Аденома простаты.
Еще одной причиной боли внизу живота у мужчин может быть аденома предстательной железы. Из-за чрезмерного разрастания ее тканей в органе появляется доброкачественное новообразование. В связи с тем, что сама железа увеличивается, происходит сдавливание уретры. Обычно такая проблема имеется у мужчин пожилого возраста. Аденома развивается из-за нарушений гормонального баланса в организме. С возрастом вырабатывается все меньше тестостерона и увеличивается количество эстрогена.
Первый симптом, который проявляется у мужчин, — это учащенные позывы к мочеиспусканию. Причем они мучают больного и в ночное время. Со временем железа разрастается и передавливает уретру, что приводит к проблемам в опорожнении мочевого пузыря. Застой мочевой жидкости вызывает воспалительные и инфекционные процессы в мочевом пузыре (цистит) и почках (пиелонефрит). Чувствуются боли в нижней части живота и пояснице, жжение при мочеиспускании.
- Рак предстательной железы.
Это заболевание предполагает наличие опухоли злокачественного типа в органе. Она растет за счет железистых тканей. Причина такой патологии все еще не известна, но предрасполагающими факторами являются нарушения в гормональном балансе, наследственность, наличие аденомы простаты, которая очень быстро прогрессирует. По статистике, чаще всего рак обнаруживается у пожилых мужчин.
На раннем этапе развития патологии появляются частые позывы в туалет, но само опорожнение мочевого пузыря прерывистое. Ощущается боль в промежности. Потом возникают симптомы, которые указывают на наличие метастазов — слабость, быстрая потеря веса, боли в груди, костях бедер, таза, позвоночника.
- Везикулит.
Это недуг, при котором из-за бактериальных или вирусных инфекций воспаляются семенные пузырьки. Заболевание бывает острым и хроническим. При этом пациент чувствует сильные боли в паху и крестце. Имеются расстройства половых функций. При эрекции ощущается боль. В сперме заметны кровяные сгустки. Повышается температура тела, появляются головные боли, гной в моче и сперме и проблемы с опорожнением мочевого пузыря.
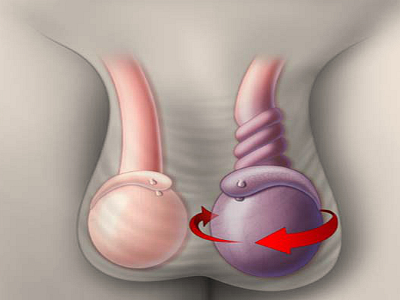
- Перекрут яичка.
При такой патологии нарушается циркуляция крови в яичке из-за перекручивания семенных каналов. Обычно так происходит, если мышцы в этой области непроизвольно сокращаются. Основная причина — отсутствие полноценного крепления яичка к мошонке.
При такой патологии снижается кровеносное давление, появляется задержка в опорожнении мочевого пузыря, тошнота, рвотные приступы. Мошонка отекает, наблюдается ее гиперемия. В нижней части живота мышцы напряжены.
Орхит как причина
Это болезнь, при которой воспаляются ткани яичка. Воспалительные процессы распространяются и на его придатки. Основные причины — наличие инфекций (поступают в яичко через кровь), травмы в области паха и проблемы с циркуляцией крови в области яичка.
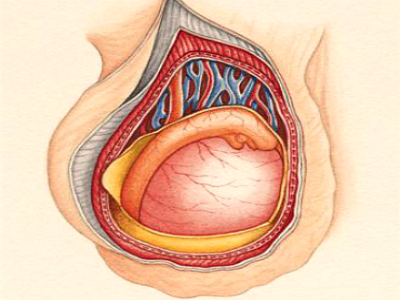
В яичке ощущаются выраженные боли, которые иррадиируют в пах, промежность, поясницу. Размер органа увеличивается из-за отечности. Ткани уплотняются, мошонка краснеет. Боль появляется при любом движении.
Заболевания органов мочевыводящей системы
Система мочевыведения отвечает за формирование мочевой жидкости, ее накапливание и дальнейшее выведение из организма.
- Пиелонефрит.
Это заболевание характеризуется неспецифическими воспалительными процессами в почках, которые вызваны инфекциями. Обычно поражены лоханочная и чашечная система, каналы и соединительные ткани органа. Инфекция попадает в почки через кровь либо восходящим методом через мочу, которая проникает из-за заброса из мочеточников.
При таком заболевании пациенты ощущают боль в середине живота — в том месте, где располагаются почки. Она может переходить и на поясницу. Появляется головная боль, слабость, тошнота, рвотные приступы, повышается температура тела, усиливается интенсивность выделения пота. Моча мутнеет. Возникают проблемы с опорожнением мочевого пузыря.
- Мочекаменная болезнь.
Этот недуг является хроническим. Он характеризуется появлением камней, которые называются конкрементами, в органах мочевыводящей системы. Это касается мочевого пузыря, мочеточников и почек. Такая патология считается довольно распространенной, особенно у людей пожилого возраста. Обычно эта проблема связана с обменными процессами. Камни бывают мелкими, но в особо тяжелых ситуациях их вес достигает килограмма. В органе может быть от одного до нескольких сотен конкрементов.
Предрасполагающими факторами является неправильное питание, генетическая предрасположенность, хронические заболевания инфекционной природы в органах мочевыводящей системы, малоактивный образ жизни, дефекты строения органов и каналов.
При таком недуге появляются спастические болезненные ощущения в области поясницы. Они переходят на низ живота. Причем даже если человек будет находиться в спокойном состоянии и не двигаться, то интенсивность болезненных ощущений не уменьшится. Зато она увеличится при движении, или когда человек выпьет жидкость. При мочекаменной болезни появляется тошнота и рвотные приступы, в моче можно увидеть кровяные сгустки.
- Цистит.
Это заболевание, при котором воспаляются слизистые прослойки мочевого пузыря. Обычно проблема вызвана инфекционными агентами. К примеру, инфекция может перейти в мочевой пузырь при уретрите или простатите. Кроме того, предрасполагающими факторами являются переохлаждение, ослабление иммунитета, нарушения в гормональном фоне, травмы слизистой органа, застойные процессы крови в венах в области таза.
Боли ноющие. Особенно они чувствуются в нижней части живота. Мочеиспускание учащается, но после него остается ощущение,что мочевой пузырь не полностью опорожнен. Появляются рези. Моча мутная, в ней иногда имеются сгустки крови. Повышается температура тела, пациент страдает от тошноты, а иногда и рвоты.
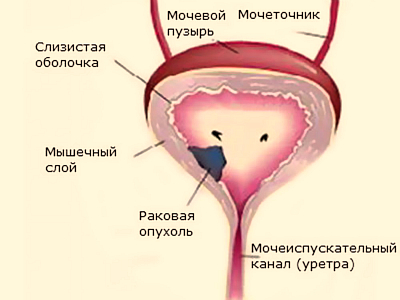
- Рак мочевого пузыря.
Это патология, при которой образуется опухоль злокачественного типа в слизистых прослойках или стенках мочевого пузыря. Причины рака до сих пор не изучены. Но повлиять на его возникновение могут плохие условия жизни и работы, нарушения в оттоке мочевой жидкости, гормональные изменения, наследственность.
Сначала заболевание никак не проявляется, но потом оно прогрессирует, что приводит к дизурическим проблемам и болевому синдрому. В моче наблюдается кровь. Появляются боли внизу живота и пояснице. Мочеиспускание становится частым и болезненным.
Заболевания органов пищеварения
Пищеварительная система отвечает за переработку продуктов питания и получение из них полезных витаминов, микроэлементов, минералов и прочих веществ. Потом они всасываются и попадают в кровоток и лимфоток. Остатки выводятся через прямой отдел кишечника. Известны такие заболевания, которые вызывают боли внизу живота:
- Болезнь Крона.
Воспалительные процессы в этом случае являются неспецифическими и гранулематозными. Это заболевание поражает все части пищеварительного тракта. При этом параллельно появляются свищи, трещинки, ранки, абсцессы и язвы. Заболевание носит рецидивирующий характер. Точные причины недуга так и не выявлены. При таком недуге боль чувствуется распирающей по всему животу. Она усиливается из-за действия различных факторов. Вес человека постепенно уменьшается. Появляется вздутие живота, тошнота, рвота, слабость.
- Синдром раздраженного кишечника.
Это комплексное расстройство органов пищеварения. Обычно проявляется при сильных стрессах. Симптомами являются вздутие, спазмы, дискомфорт, боли, понос, запор и их постоянное чередование, неполное опорожнение кишечника.
- Аппендицит.
Это заболевание, при котором воспаляется червовидный отросток кишечника. Боли очень сильные. Требуется немедленное хирургическое вмешательство.
- Кишечная непроходимость.
Боль чувствуется в самом низу. Вздутие ассиметричное. Появляется рвота, позывы к дефекации очень болезненные.
- Запор хронического характера.
Позывы в туалет тоже болезненные, как и само опорожнение кишки. Требуется специальная диета.
- Колит язвенной природы.
- Дивертикулез толстого отдела кишечника.
- Наличие грыжи.
- Рак толстого отдела кишечника.

Медикаментозная терапия
Если боли имеют хронический характер, но при этом их интенсивность слабая или средняя, то обычно используются препараты из группы спазмолитиков. Они обладают таким действием:
- уменьшают тонус внутренних органов и мускулатуры гладкого типа;
- имеют сосудорасширяющие свойства;
- помогают устранить болезненные ощущения.
Самыми популярными спазмолитическими препаратами считаются Но-шпа, Папаверин, Бускопан, Спазмалгон, Спазмомен, Дюспаталин, Метеоспазмил.

Лечение болевого синдрома может сопровождаться использованием препаратов из нестероидной группы с противовоспалительными свойствами. Они купируют болевой синдром. Кроме того, уменьшают воспаление, а также обладают жаропонижающими свойствами. Обычно применяются такие медикаменты, как Нимесулид, Дексалгин, Ибупрофен, Диклофенак. Нужно строго следить за дозировкой, которую указывает доктор, так как ее превышение приводит к тяжелым последствиям. К примеру, это:
- кровотечения в желудке и кишечнике;
- язвенная болезнь;
- рвотные приступы и тошнота;
- понос;
- воздействие на костный мозг;
- токсическое воздействие на почки и печень.
Чтобы предотвратить их, нужно принимать медикаменты строго в определенных дозах. Лучше всего делать это после приема пищи. Параллельно доктор может назначать средства с обволакивающими свойствами в качестве защиты слизистой прослойки. Чаще всего используется Маалокс и Альмагель, а также Омепразол и Квамател.
Если у пациента сильно болит низ живота и при этом диагностировано наличие образований злокачественной природы (к примеру, рак мочевого пузыря или кишечника), то применяются сильнодействующие анальгетики из наркотической группы. К примеру, Трамадол или Морфин.
Когда болезненные ощущения связаны с активностью бактериальной инфекции, то назначаются антибиотики. Они могут быть как полусинтетическими, так и натуральными. Эти медикаменты предназначены для того, чтобы подавить рост болезнетворных микроорганизмов, а потом спровоцировать их гибель. Сначала используются антибиотики широкого спектра воздействия, пока проводятся исследования для определения разновидности возбудителя заболевания и его восприимчивости к действию определенных препаратов. Благодаря этому выбирают наиболее эффективное средство. Чаще всего используются:
- цефалоспорины (второе поколение) — Цефаклор или Цефуроксим;
- нитрофурановые производные — Фуралтадин, Фуразолидон;
- пенициллиновые ингибиторозащищенные средства — Амоксиклав, Аугментин;
- производные препараты от фосфоновой кислоты — Фосфомицин.
Доктор назначает определенную дозу и длительность антибиотикотерапии.
Если у пациента ноет низ живота из-за различных болезней, то кроме основной медикаментозной терапии и хирургического вмешательства (в крайних случаях), доктор назначает еще и вспомогательные методики лечения.
Физиотерапевтические процедуры
Активно применяется дарсонвализация. При этой процедуре на определенные зоны тела воздействуют слабым импульсом, но ток имеет высокое напряжение, малую силу и высокую частоту. Обычно такое лечение назначается при цистите, простатите и недержании мочи. Дарсонвализация имеет следующий эффект:
- улучшает циркуляцию крови, благоприятно влияет на клеточное питание;
- обладает бактерицидным и бактериостатическим действием;
- устраняет спазмы кровеносных сосудов и сфинктера.
Процедура противопоказана при образованиях злокачественной природы, недостаточности функционирования сердца и кровеносных сосудов, при склонности к кровоизлияниям или индивидуальной непереносимости.
Индуктотермия предполагает воздействие на человека электромагнитным полем с высокой частотой. Процедура уменьшает отеки, помогает рассасываться очагам воспаления, расширяет кровеносные сосуды, так что циркуляция крови заметно улучшается. Обычно индуктотермия используется при спазмах кишечника и хронических болезнях вроде простатита или цистита.
При УВЧ-терапии электромагнитное поле переменного типа с высокой частотой воздействует на организм человека. Благодаря этому можно избавиться от болей, устранить воспаление, улучшить местный иммунитет, ускорить процесс регенерации тканей и остановить размножение патогенной микрофлоры. Обычно эта процедура назначается при простатите, колите, запорах, цистите.

Применяемая диета
Если живот начал болеть из-за проблем с кишечником, то необходимо наладить питание.

В противном случае у пациента может появляться как запор, так и понос. При соблюдении правил питания состояние больного постепенно улучшается. Диета способствует скорому выздоровлению.
Если пациент страдает от поноса, то обычно испражнение происходит несколько раз в сутки, причем сам стул жидкий, так как в кале содержится до 90% воды. Если у пациента понос спровоцирован опухолями в области кишечника, то нужно подобрать щадящую диету. Следует уменьшить потребление жиров и углеводов, а также продуктов, которые содержат серотонин. А вот продуктов, богатых белками, нужно кушать больше. Если понос связан с колитами, то необходимо исключить продукты питания, которые провоцируют появление метеоризма. Когда понос появляется из-за хронических болезней кишечника с воспалительными процессами, нельзя употреблять продукты, имеющие волокнистую структуру. Нужно кушать больше белковых.
Если у пациента запор, то при такой проблеме опорожнение кишечника будет медленным и с большими затруднениями. При этом каловые массы очень твердые. Обычно при запоре назначается диета №3. Содержание белков, углеводов и жира нормальное, но 30% жиров составляют растительные масла. Обязательно нужно кушать те продукты, которые усиливают кишечную моторику и имеют пищевые волокна. Следует употреблять больше свежих овощей, фруктов, зелени, зерновых культур. Полезно пить минеральные воды.

Эндоскопическое исследование и хирургическое лечение
Обычно применяются 2 варианта эндоскопического исследования — цитоскопия и колонокопия.
1. Цитоскопия.
Делать цитоскопию требуется в том случае, когда нужно диагностировать состояние мочевого пузыря. При этом терапевтические манипуляции будут незначительными. Сама процедура довольно болезненная, особенно это касается мужчин (в отличие от женщин, у них имеются 2 изгиба в уретре). Чтобы облегчить процедуру, используется анестезия — местная или общая.
Цитоскопия позволяет сделать следующее:
- удалить опухоли и новообразования небольших размеров;
- раздробить и удалить конкременты из мочевого пузыря;
- прижечь язвы и ранки на слизистой прослойке мочевого пузыря;
- остановить кровоизлияние.
2. Колоноскопия.
Эта методика используется для диагностики состояния толстого отдела кишечника. Она тоже позволяет прижигать язвы на слизистой органа, останавливать кровотечения и удалять опухоли. Показанием к проведению такой процедуры является любое подозрение на болезни в толстом отделе кишечника. Сама процедура проводится либо с местным обезболиванием, либо совсем без анестезии.
Когда требуется хирургическое вмешательство
Что касается хирургического вмешательства, то оно требуется в ряде случаев, когда медикаментозное лечение не помогает:
1. Аппендицит.
При такой патологии нужно как можно быстрее произвести хирургическое вмешательство, чтобы удалить червовидный отросток. Для этого используются 2 метода. Во-первых, проводится традиционная аппендэктомия, то есть полностью удаляется аппендикс через небольшой разрез. Во-вторых, может использоваться аппендэктомия лапароскопического типа, когда отросток выводится с помощью специального оборудования. Для этого делаются проколы в брюшной стенке. Обычно пациент восстанавливается уже через неделю.
2. Перекручивание яичка.
Такая патология касается только мужчин. Необходимо как можно раньше провести операцию, так как быстро развиваются необратимые последствия. С помощью хирургического вмешательства яички раскручиваются. Если ткани уже омертвевшие, то орган нужно удалить.
3. Гинекологическое вмешательство.
К малым гинекологическим операциям относятся искусственный аборт, выскабливание, гистероскопия, цервикоскопия, диатермокоагуляция, конзация и биопсия маточной шейки.
К большим гинекологическим операциям относятся те, которые имеют большой объем оперативного вмешательства. Из-за этого женщина будет длительное время находиться на стационарном лечении. Выделяют такие гинекологические операции:
- лапароскопические (делают 3 некрупных надреза в области подвздошной области и пупка и входят через в них брюшную полость);
- лапаротомические (делают продольный или поперечный надрез);
- влагалищные (разрезы не делают, проходят через влагалище).
Заключение
Когда сильно болит низ живота, не стоит затягивать с походом в больницу. Если болезненные ощущения длительное время не проходят, то это может быть связано с заболеваниями органов желудочно-кишечного тракта, мочевыводящей, половой, нервной системы. В таком случае требуется немедленное лечение. Врач подбирает соответствующую медикаментозную терапия. Назначаются физиотерапевтические средства, диета. В крайнем случае проводится операция. Дополнительно можно использовать рецепты народной медицины.

