
В гинекологической практике остроконечная кондилома встречается примерно у 40-80% всех пациенток, но всего у 3% имеются клинические признаки. Заболевание долгое время находится в латентной стадии. В этом состоянии определить наличие вируса невозможно, поскольку симптомы отсутствуют. Появление кондилом свидетельствует о том, что вирус начал активное размножение. При появлении первых новообразований следует обращаться к врачу, чтобы не допустить разрастание и сливание тканей.
- 1. Что такое остроконечные кондиломы
- 2. Причины появления
- 3. Локализация остроконечной кондиломы
- 4. Симптомы болезни
- 5. Лечение
Что такое остроконечные кондиломы
Остроконечная кондилома — это заболевание вирусного характера, при котором происходит разрастание сосочкового слоя эпителия кожи и слизистых оболочек. Поражение кожных покровов приводит к структурному изменению в тканях. В результате образовываются наросты, которые напоминают округлую или конусообразную форму. У женщин преимущественно локализуются в области половых органов. Аногенитальная бородавка, или кондиломатоз, встречается в возрасте 18-35 лет, в период полового расцвета. Лечение остроконечных кондилом заключается в различных методиках удаления.
Остроконечные кондиломы считаются доброкачественным новообразованием. Наросты кожных покровов имеют низкий процент вероятности перерождения в злокачественную опухоль. Но локализация на слизистых оболочках значительно повышает шанс к перерождению. Кондиломы имеют телесный или розовый цвет, их размер составляет 0,5-1,5 сантиметра. Образование черных пятен на кондиломе или кожных покровах вокруг нее свидетельствует о перерастании доброкачественного новообразования в злокачественное.
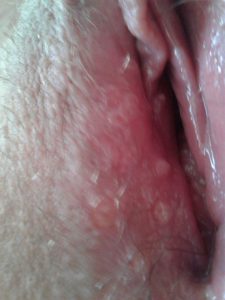
Остроконечные кондиломы влагалища
Причины и лечение трещин на половых губах Причины и лечение шишек на половых губах у женщин Причины появления и лечение прыщей на половых губах
Причины появления
Причиной появления остроконечной кондиломы является ДНК-содержащий вирус папилломы человека. Медицине известно большое количество ВПЧ, и большинство из них имеет низкий потенциал формирования онкологии. К вирусам с благоприятным течением относится 6-й и 11-й тип. Они выявляются в 90% всех случаев заболевания. Вирусы типов 16, 18, 58, 59, 51, 52, 33, 31, 45 имеют высокую степень перерождения в злокачественную опухоль. Наблюдаются примерно у 10% пациенток.
Развитие ВПЧ в организме далеко не всегда сопровождается клиническими признаками. Вирус долгое время способен находиться в состоянии покоя. Человек будет носителем, но клиническая картина еще не проявилась. На развитие вируса влияют неблагоприятные факторы, которые дают толчок к активному размножению.
Причины развития остроконечной кондиломы у женщин:
- Падение общего или локального иммунитета. К нему приводит наличие беременности, голодание, диеты, недостатки витаминов, ВИЧ или очаги инфекции в организме.
- Чрезмерно долгий прием антибиотиков. Слизистые оболочки влагалища служат средой обитания для нейтральной микрофлоры. Они не дают возможности вирусам или грибкам размножаться. Длительный прием антибиотиков приводит к дисбактериозу, который создает благоприятную среду для ВПЧ.
- Заболевания, передающиеся половым путем.
- Период после родов. Фактором служит физическое истощение организма.
- Отсутствие личной гигиены.
Вирус передается контактным путем от носителя к здоровому человеку. Пути и способы заражения:
- незащищенный секс с больным человеком (риск заражения в этом случае составляет 75%);
- использование общих средств гигиены, белья, полотенца;
- инфицирование ребенка происходит во время родов;
- вирус попадает на половые органы из-за касания грязными руками.
Локализация остроконечной кондиломы
Женщина может самостоятельно выявить кондилому, если наросты располагаются на наружных половых органах. Для полной оценки масштаба поражения необходимо обратиться к врачу за осмотром.
Локализация остроконечных кондилом у женщин:
- вульва;
- клитор;
- преддверие влагалища;
- малые и большие половые губы;
- промежность;
- шейка матки;
- мочеиспускательный канал;
- анус.
Кроме этого, локализация может быть в ротовой полости или в подмышечных впадинах. При обнаружении остроконечной кондиломы врачи назначают кольпоскопию (осмотр с помощью кольпоскопа). Необходимость прохождения обследования связана с подозрением на наличие плоской кондиломы, которая часто сопровождает остроконечную. Плоская кондилома локализуется преимущественно на шейке матки и становится причиной развития рака или выкидыша. Выявить ее крайне трудно, поскольку патология прорастает вовнутрь тканей.
Симптомы болезни
Инкубационный период болезни составляет от 1 месяца до нескольких лет. Остроконечная кондилома способна долгое время жить на слизистых оболочках, при этом не подавая признаков своего присутствия. Основной симптом остроконечной кондиломы у женщин является наличие небольших новообразований в интимных местах.
Симптомы остроконечной кондиломы у женщин по стадиям:
- 1. Начальная стадия болезни. Развивается по истечении инкубационного периода. На кожных покровах и слизистых оболочках появляются пятна небольших размеров. Они вызывают зуд, жжение или боль.
- 2. Формирование наростов. С момента появления пятен до образования наростов проходит 6 часов. Болезнь начинает развиваться стремительным образом. Пятна увеличиваются в размерах, образовывая кондиломы. Неприятные ощущения пропадают после формирования нароста. Они не будут причинять неудобств без воздействия раздражителя.
- 3. Повторное формирование образований сопровождается зудом и жжением. Эти симптомы могут повторяться на протяжении долгого срока. Они свидетельствуют, что заболевание прогрессирует.
- 4. Новообразования сливаются, формируя своеобразный гребень. Это тяжелая стадия, при которой лечение затрудняется из-за сливания тканей воедино.
Внешние признаки остроконечной кондиломы у женщин:
- новообразования шелушатся и имеет розовый или телесный цвет, а иногда желтеют;
- размеры от нескольких миллиметров до 2 сантиметров;
- некоторые образования имеют толстое основание, от которого идет тонкая нить эпителия;
- язвы на слизистых оболочках появляются после срывания наростов.
Остроконечные кондиломы можно отличить на ощупь. Их кончики немного высыхают и заостряются. При касании новообразование чувствуется заостренным. Из-за этой особенности новообразование и называют остроконечным.
При обнаружении кондиломы у беременных, врачи рекомендуют как можно быстро приступить к лечению. Наличие новообразований во влагалище или матке становится причиной возникновения проблем с вынашиванием или родами. Особенности остроконечной кондиломы у беременных:
- Разрастание эпителия во влагалище делает его менее эластичным, что приводит к разрывам тканей во время родов. При обширном поражении влагалища наростами, врачи проводят кесарево сечение.
- Высокая вероятность передать вирус от матери к плоду или ребенку во время родов.
- У новорожденных может возникнуть риск формирования кондиломы на слизистых оболочках рта или горла, что приводит к затруднению дыхания и обструкции.
- Шейка матки закрывается во время беременности. Подобный механизм необходим для вынашивания, чтобы не произошла утечка околоплодных вод. Разрастание кондиломы в просвете шейки матки приводит к ее открытию и преждевременным родам.
Заболевание дифференцируют с сифилитическими кондиломами, контагиозным моллюском и раковыми процессами кожи.
Лечение
ДНК-содержащий вирус папилломы человека приводит к необратимым изменениям в тканях. Лечение остроконечных кондилом заключается в механическом удалении образования, поскольку изменить структуру тканей обратно невозможно. Терапия имеет более косметический эффект, чем терапевтический. Вирус не покидает организм окончательно. Для избавления от очагов инфекции в организме назначаются противовирусные препараты. Лечить остроконечные кондиломы народными средствами крайне не рекомендуется. Подобное лечение не только не даст результатов, но и усугубит течение болезни.
Удаление остроконечных кондилом у женщин проводится амбулаторно:
| Методика | Проведение |
|---|---|
| Химическая коагуляция | Проводится при помощи химически активных веществ, которые разрушают новообразования. Методика достаточно безопасна, поэтому проведение показано беременным женщинам. Препараты Солкодерм, Бонафтон и Кондилин приводят к высыханию новообразования, которое потом удаляют |
| Диатермокоагуляция | Суть метода заключается в воздействии электрического тока на пораженные ткани. Не рекомендуется проводить беременным, поскольку остается большое количество рубцов из соединительной ткани |
| Криодеструкция | Наросты разрушаются под воздействием жидкого азота. Эффективный способ, который допускается для проведения беременным. Рубцов не появляется и рецидивов не происходит |
| Радиоволновая хирургия | Удаление происходит за счет пучков волн с высокой частотой. Волны направляются на новообразование, что позволяет разрушить его корни и предотвратить рецидив |
| Лазерное удаление | Проводится под местной анестезией. Шрамы образовываются в редких случаях. Новообразование выпаривается под воздействием лазерного луча высокой температуры. Эта методика не проводится на больших новообразованиях, которые слились воедино |
После врачебной помощи продолжается лечение остроконечных кондилом у женщин в домашних условиях. Для этого назначаются противовирусные мази, которые необходимо использовать каждый день:
| Препарат | Описание |
|---|---|
| Имиквимод | Рецепторный препарат для наружного применения. Назначается лицам старше 12 лет. Курс лечения назначается врачом после осмотра. Имеет побочные эффекты: зуд, отек, жжение, формирование струпьев, выделение жидкости и покраснение тканей. Необходимо наносить 1 раз в 2 дня. Через 10 часов после применения следует смыть препарат водой с мылом |
| Раствор подофиллотоксина | Средство угнетает способность деления клеток кожных покровов. Приводит к омертвению верхнего слоя эпителия и кондилом. Средство наносит 2 раза в день на протяжении 3 суток. Затем делать перерыв 4 дня. Всего курс лечения составляет 4 повторений. Подофиллотоксин является высокотоксичным препаратом, поэтому участок нанесения на кожу должен быть минимальным |
На данный момент существует прививка против остроконечных кондилом 16-го и 18-го типа. Остальные штаммы продолжают представлять опасность. Прививка делается раз в 8 лет. Вакцина является инновационной, риски и побочные эффекты еще не изучены досконально. Но уже на данный момент известно, что вакцинированные способно привести к дисфункции яичников, воспалению матки, гормональному сбою и нарушение менструального цикла.
Рассказать ВКонтакте Поделиться в Facebook Рассказать в Одноклассниках Фото 
Что такое остроконечные кондиломы
Остроконечная кондилома — это заболевание вирусного характера, при котором происходит разрастание сосочкового слоя эпителия кожи и слизистых оболочек. Поражение кожных покровов приводит к структурному изменению в тканях. В результате образовываются наросты, которые напоминают округлую или конусообразную форму. У женщин преимущественно локализуются в области половых органов. Аногенитальная бородавка, или кондиломатоз, встречается в возрасте 18-35 лет, в период полового расцвета. Лечение остроконечных кондилом заключается в различных методиках удаления.
Остроконечные кондиломы считаются доброкачественным новообразованием. Наросты кожных покровов имеют низкий процент вероятности перерождения в злокачественную опухоль. Но локализация на слизистых оболочках значительно повышает шанс к перерождению. Кондиломы имеют телесный или розовый цвет, их размер составляет 0,5-1,5 сантиметра. Образование черных пятен на кондиломе или кожных покровах вокруг нее свидетельствует о перерастании доброкачественного новообразования в злокачественное.
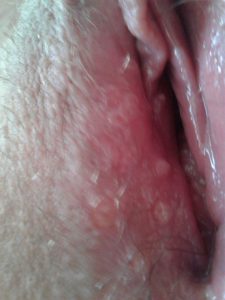
Остроконечные кондиломы влагалища
Причины появления
Причиной появления остроконечной кондиломы является ДНК-содержащий вирус папилломы человека. Медицине известно большое количество ВПЧ, и большинство из них имеет низкий потенциал формирования онкологии. К вирусам с благоприятным течением относится 6-й и 11-й тип. Они выявляются в 90% всех случаев заболевания. Вирусы типов 16, 18, 58, 59, 51, 52, 33, 31, 45 имеют высокую степень перерождения в злокачественную опухоль. Наблюдаются примерно у 10% пациенток.
Развитие ВПЧ в организме далеко не всегда сопровождается клиническими признаками. Вирус долгое время способен находиться в состоянии покоя. Человек будет носителем, но клиническая картина еще не проявилась. На развитие вируса влияют неблагоприятные факторы, которые дают толчок к активному размножению.
Причины развития остроконечной кондиломы у женщин:
- Падение общего или локального иммунитета. К нему приводит наличие беременности, голодание, диеты, недостатки витаминов, ВИЧ или очаги инфекции в организме.
- Чрезмерно долгий прием антибиотиков. Слизистые оболочки влагалища служат средой обитания для нейтральной микрофлоры. Они не дают возможности вирусам или грибкам размножаться. Длительный прием антибиотиков приводит к дисбактериозу, который создает благоприятную среду для ВПЧ.
- Заболевания, передающиеся половым путем.
- Период после родов. Фактором служит физическое истощение организма.
- Отсутствие личной гигиены.
Вирус передается контактным путем от носителя к здоровому человеку. Пути и способы заражения:
- незащищенный секс с больным человеком (риск заражения в этом случае составляет 75%);
- использование общих средств гигиены, белья, полотенца;
- инфицирование ребенка происходит во время родов;
- вирус попадает на половые органы из-за касания грязными руками.
Локализация остроконечной кондиломы
Женщина может самостоятельно выявить кондилому, если наросты располагаются на наружных половых органах. Для полной оценки масштаба поражения необходимо обратиться к врачу за осмотром.
Локализация остроконечных кондилом у женщин:
- вульва;
- клитор;
- преддверие влагалища;
- малые и большие половые губы;
- промежность;
- шейка матки;
- мочеиспускательный канал;
- анус.
Кроме этого, локализация может быть в ротовой полости или в подмышечных впадинах. При обнаружении остроконечной кондиломы врачи назначают кольпоскопию (осмотр с помощью кольпоскопа). Необходимость прохождения обследования связана с подозрением на наличие плоской кондиломы, которая часто сопровождает остроконечную. Плоская кондилома локализуется преимущественно на шейке матки и становится причиной развития рака или выкидыша. Выявить ее крайне трудно, поскольку патология прорастает вовнутрь тканей.
Симптомы болезни
Инкубационный период болезни составляет от 1 месяца до нескольких лет. Остроконечная кондилома способна долгое время жить на слизистых оболочках, при этом не подавая признаков своего присутствия. Основной симптом остроконечной кондиломы у женщин является наличие небольших новообразований в интимных местах.
Симптомы остроконечной кондиломы у женщин по стадиям:
- 1. Начальная стадия болезни. Развивается по истечении инкубационного периода. На кожных покровах и слизистых оболочках появляются пятна небольших размеров. Они вызывают зуд, жжение или боль.
- 2. Формирование наростов. С момента появления пятен до образования наростов проходит 6 часов. Болезнь начинает развиваться стремительным образом. Пятна увеличиваются в размерах, образовывая кондиломы. Неприятные ощущения пропадают после формирования нароста. Они не будут причинять неудобств без воздействия раздражителя.
- 3. Повторное формирование образований сопровождается зудом и жжением. Эти симптомы могут повторяться на протяжении долгого срока. Они свидетельствуют, что заболевание прогрессирует.
- 4. Новообразования сливаются, формируя своеобразный гребень. Это тяжелая стадия, при которой лечение затрудняется из-за сливания тканей воедино.
Внешние признаки остроконечной кондиломы у женщин:
- новообразования шелушатся и имеет розовый или телесный цвет, а иногда желтеют;
- размеры от нескольких миллиметров до 2 сантиметров;
- некоторые образования имеют толстое основание, от которого идет тонкая нить эпителия;
- язвы на слизистых оболочках появляются после срывания наростов.
Остроконечные кондиломы можно отличить на ощупь. Их кончики немного высыхают и заостряются. При касании новообразование чувствуется заостренным. Из-за этой особенности новообразование и называют остроконечным.
При обнаружении кондиломы у беременных, врачи рекомендуют как можно быстро приступить к лечению. Наличие новообразований во влагалище или матке становится причиной возникновения проблем с вынашиванием или родами. Особенности остроконечной кондиломы у беременных:
- Разрастание эпителия во влагалище делает его менее эластичным, что приводит к разрывам тканей во время родов. При обширном поражении влагалища наростами, врачи проводят кесарево сечение.
- Высокая вероятность передать вирус от матери к плоду или ребенку во время родов.
- У новорожденных может возникнуть риск формирования кондиломы на слизистых оболочках рта или горла, что приводит к затруднению дыхания и обструкции.
- Шейка матки закрывается во время беременности. Подобный механизм необходим для вынашивания, чтобы не произошла утечка околоплодных вод. Разрастание кондиломы в просвете шейки матки приводит к ее открытию и преждевременным родам.
Заболевание дифференцируют с сифилитическими кондиломами, контагиозным моллюском и раковыми процессами кожи.
Лечение
ДНК-содержащий вирус папилломы человека приводит к необратимым изменениям в тканях. Лечение остроконечных кондилом заключается в механическом удалении образования, поскольку изменить структуру тканей обратно невозможно. Терапия имеет более косметический эффект, чем терапевтический. Вирус не покидает организм окончательно. Для избавления от очагов инфекции в организме назначаются противовирусные препараты. Лечить остроконечные кондиломы народными средствами крайне не рекомендуется. Подобное лечение не только не даст результатов, но и усугубит течение болезни.
Удаление остроконечных кондилом у женщин проводится амбулаторно:
| Методика | Проведение |
|---|---|
| Химическая коагуляция | Проводится при помощи химически активных веществ, которые разрушают новообразования. Методика достаточно безопасна, поэтому проведение показано беременным женщинам. Препараты Солкодерм, Бонафтон и Кондилин приводят к высыханию новообразования, которое потом удаляют |
| Диатермокоагуляция | Суть метода заключается в воздействии электрического тока на пораженные ткани. Не рекомендуется проводить беременным, поскольку остается большое количество рубцов из соединительной ткани |
| Криодеструкция | Наросты разрушаются под воздействием жидкого азота. Эффективный способ, который допускается для проведения беременным. Рубцов не появляется и рецидивов не происходит |
| Радиоволновая хирургия | Удаление происходит за счет пучков волн с высокой частотой. Волны направляются на новообразование, что позволяет разрушить его корни и предотвратить рецидив |
| Лазерное удаление | Проводится под местной анестезией. Шрамы образовываются в редких случаях. Новообразование выпаривается под воздействием лазерного луча высокой температуры. Эта методика не проводится на больших новообразованиях, которые слились воедино |
После врачебной помощи продолжается лечение остроконечных кондилом у женщин в домашних условиях. Для этого назначаются противовирусные мази, которые необходимо использовать каждый день:
| Препарат | Описание |
|---|---|
| Имиквимод | Рецепторный препарат для наружного применения. Назначается лицам старше 12 лет. Курс лечения назначается врачом после осмотра. Имеет побочные эффекты: зуд, отек, жжение, формирование струпьев, выделение жидкости и покраснение тканей. Необходимо наносить 1 раз в 2 дня. Через 10 часов после применения следует смыть препарат водой с мылом |
| Раствор подофиллотоксина | Средство угнетает способность деления клеток кожных покровов. Приводит к омертвению верхнего слоя эпителия и кондилом. Средство наносит 2 раза в день на протяжении 3 суток. Затем делать перерыв 4 дня. Всего курс лечения составляет 4 повторений. Подофиллотоксин является высокотоксичным препаратом, поэтому участок нанесения на кожу должен быть минимальным |
На данный момент существует прививка против остроконечных кондилом 16-го и 18-го типа. Остальные штаммы продолжают представлять опасность. Прививка делается раз в 8 лет. Вакцина является инновационной, риски и побочные эффекты еще не изучены досконально. Но уже на данный момент известно, что вакцинированные способно привести к дисфункции яичников, воспалению матки, гормональному сбою и нарушение менструального цикла.

