
Слизистая оболочка влагалища женщины защищает от проникновения в организм инфекции. На ее поверхности обитает большое количество условно-патогенной микрофлоры. Когда защитный барьер ослабевает, микробы проникают в слизистую оболочку и начинают размножаться. Таким образом формируется и развивается кольпит, или вагинит. Болезни подвержены женщины всех возрастов.
Особенности развития заболевания
Кольпит, или вагинит, — это заболевание половых органов женщины с характерным воспалением слизистой оболочки. Развитие болезни вызывают такие возбудители:
- хламидии;
- трихомонада;
- микоплазма;
- стрептококк;
- стафилококк;
- гемофильная палочка;
- грибок рода кандида.
Основными признаками развития кольпита считаются возникновение зуда, жжения и белых выделений из влагалища.
Вагинит занимает одну из лидирующих позиций среди болезней в гинекологии. В большинстве случаев это заболевание встречается у женщин 18-45 лет. Около 60% всех пациенток болели кольпитом хотя бы один раз в жизни. Риск развития болезни увеличивается в пожилом возрасте.
Обычно воспаление при кольпите захватывает внутренние стенки влагалища. Но иногда этот процесс переходит на наружные половые губы. Воспаление внешних половых губ приводит к вульвовагиниту. Его причиной становится кишечная палочка, которая была занесена из-за плохой гигиены или ее отсутствия.
Во время беременности гормональный фон женщины изменяется. Эти перемены отражаются на микрофлоре влагалища. В результате растет риск развития дисбактериоза, а в дальнейшем и вагинита. Лечение кольпита у беременных женщин затруднено. Необходимо исключить все препараты, влияющие на перистальтику матки, а также лекарства со способностью накапливаться в организме. В то же время отсутствие лечения кольпита при беременности приведет к попаданию инфекции в околоплодные воды. Загрязнение плаценты и околоплодных вод грозит преждевременными родами или выкидышем.
Причины возникновения бактериального вагиноза при беременности и лечение заболевания Острый и хронический аднексит: причины, симптомы и лечение заболевания Кандидозный кольпит: признаки и лечение патологии
Причины болезни
Микрофлора влагалища здоровой женщины в основном состоит из палочек Додерлейна. Они вырабатывают молочную кислоту, оказывающую бактериостатическое воздействие на микробы. Кольпит развивается, когда дисбаланс между полезной и вредной микрофлорой меняется под влиянием неблагоприятных факторов.
Причины развития кольпита:
- инфекции, передающиеся половым путем;
- инфекционные и бактериальные болезни репродуктивных органов;
- механические травмы слизистой оболочки;
- нарушение трофики оболочки влагалища;
- болезни эндокринной системы;
- нарушение анатомического развития влагалища;
- длительное употребление антибактериальных препаратов;
- местные аллергические реакции;
- несоблюдение правил гигиены;
- общее или местное падение иммунитета;
- гормональные сбои;
- грибки рода кандида.
Особенности развития вагинита у женщин разного возраста:
- 1. Девочки до 6-7 лет. Чаще всего причиной болезни становятся стрептококки или стафилококки. Они попадают во влагалище из-за несоблюдения гигиены или при контакте с грязной водой.
- 2. Женщины репродуктивного возраста 18-45 лет. Большой процент болезней составляет специфический кольпит инфекционного или бактериального характера. Причиной развития заболевания становится трихомонада. Реже встречается кандидозный кольпит.
- 3. Женщины старше 45 лет (период после менопаузы). У подавляющего большинства женщин пожилого возраста наблюдаются гормональные нарушения. Реже встречается стафилококковая или стрептококковая формы болезни. Возраст и вредные привычки усугубляют процесс течения заболевания.
Виды кольпита
Симптоматика и лечение вагинита отличаются в зависимости от рода происхождения патогенной микрофлоры.
Самые распространенные виды кольпита:
- 1. Трихомонадный. К воспалению приводит развитие простейших жгутиковых микроорганизмов. Это паразитические микробы, которые попадают во влагалище во время полового акта. При диагностике на стенках влагалища обнаруживается трихомонада. У женщин возникают обильные выделения пенистого характера с неприятным запахом.
- 2. Кандидозный. Грибки рода кандида являются условно-патогенной микрофлорой в организме человека. Они находятся во рту, на ногтях и коже, а также во влагалище. Полезные бактерии и сильный иммунитет не дают развиваться грибкам. На увеличение популяции микроорганизмов влияют неблагоприятные факторы. К этому может привести частое употребление антибиотиков. Слизистые оболочки покрываются белым налетом. Появляются сильный зуд, жжение или боль. Наблюдаются выделения творожной структуры.
- 3. Атрофический. Причиной болезни становится ухудшение выработки эстрогена. Гормон отвечает за работоспособность репродуктивных органов женщины. Такой вид встречается в период менопаузы или при болезнях эндокринной системы. Женщина будет чувствовать жжение и сухость во влагалище. Восполнить нехватку эстрогена можно при помощи гормональных препаратов.
- 4. Аллергический. Возникает после контакта стенок влагалища с аллергеном. Это может быть реакция на контрацептивные средства или препараты местного действия. Наблюдаются покраснение тканей, отечность, зуд и жжение.
Симптомы кольпита
Вагинит бывает острым и хроническим. В зависимости от этого будут отличаться симптоматика и лечение болезни.
Симптомы острого кольпита:
- зуд и жжение при мочеиспускании;
- воспалительный процесс в стенках влагалища, тканях шейки матки или наружных половых органах;
- возникновение выделений различного характера;
- приобретение слизистыми оболочками ярко-красного цвета;
- выделение гноя;
- слабость и общее ухудшение самочувствия;
- раздражительность;
- боли в малом тазу при акте дефекации;
- повышение температуры до субфебрильной.
При отсутствии лечения острой формы кольпита развивается хроническая стадия болезни. Она характерна чередованием ремиссии и повторного обострения заболевания. При этом симптоматика значительно слабее. Хронический кольпит становится причиной развития эрозии шейки матки, аднексита, эндометрита и спаек слизистых оболочек влагалища.
Диагностика
Диагностика кольпита начинается со сбора анамнеза. Гинеколог выслушивает жалобы пациентки, а затем осматривает стенки влагалища при помощи зеркал. При осмотре обнаруживается, что складки влагалища стали рыхлыми, окрашены в яркий цвет, утолщенные и отечные. Они покрываются налетом из серозной или гнойной пленки. Его соскабливание оставляет после себя кровоточащие язвы. В тяжелых случаях встречается эрозия тканей стенок влагалища или шейки матки. На раннем этапе хронического вагинита проблемы со слизистыми оболочками слабо выражены, а выделения будут незначительными. Осмотр позволяет врачу поставить предварительный диагноз. Для его подтверждения назначаются дополнительные обследования.
В диагностике кольпита используются:
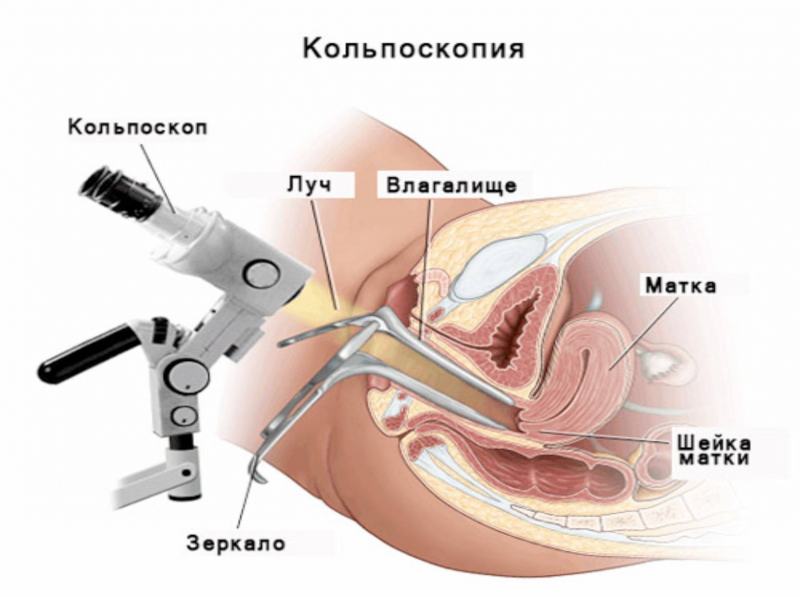
- 1. Кольпоскопия. Методика, позволяющая определить характер изменений слизистых оболочек влагалища. Проводится при помощи специального прибора — кольпоскопа. Он оснащен осветительными диодами, поэтому кольпоскопия считается продвинутой методикой осмотра влагалища и шейки матки.
- 2. Микроскопия мазков и выделений. Для диагностики потребуется собрать соскоб со стенок влагалища, взять образец выделений из уретры или шейки матки. Под микроскопом определяется микрофлора, ставшая причиной развития патологических процессов. Болезненные мазки будут содержать в себе повышенное количество лейкоцитов, уменьшенную концентрацию лактобактерий, большое количество клеток эпителия и патогенной микрофлоры.
- 3. Бактериологический посев. Одна из самых эффективных методик диагностики половых инфекций у женщин. Суть исследования заключается в посеве выделений в чашку Петри на питательную среду. Увеличение колонии микроорганизмов подтверждает их происхождение.
- 4. Анализ крови на гормоны.
Лечение
Основу лечения кольпита составляют методики, включающие в себя общую и местную терапию. Необходимо подавить активность микроорганизмов и восстановить здоровую микрофлору. Препараты для лечения кольпита выпускаются в виде свечей, вагинальных таблеток и шариков. Они напрямую воздействуют на пораженные ткани, устраняя причину налета, болезненных ощущений, зуда и жжения.
Препараты в виде растворов для спринцевания при кольпите:
- 1. Калия перманганат 1:5000-1: 8000.
- 2. Риванол 0,5-0,1%.
- 3. Хлорофиллипт. Раствор из 1 столовой ложки в 1 литре воды.
- 4. Ротокан 0,5%.
Антибактериальные свечи и капсулы при кольпите:
- 1. Полижинакс. Применяется по 1-2 влагалищные капсулы в сутки. Курс лечения в среднем составляет 7-14 дней.
- 2. Тержинан. По 1 свече в день. Содержит 200 мг тернидазола, 100 мг неомицина сульфата и 3 мг преднизолона.
- 3. Мератин-комби. По 1 свече на ночь. Курс лечения составляет 7-14 дней. Содержит 500 мг орнидазола, 100 мг неомицина, 3 мг преднизолона.
- 4. Бетадин. По 1-2 влагалищные капсулы в сутки. Минимальный срок лечения составляет 7 дней.
- 5. Тержинан. Препарат вводится во влагалище перед сном. Выпускается в виде капсул. Сроки применения — от 6 до 12 дней.
Средства при трихомонадном кольпите:
- 1. Метронидазол. В составе препарата содержатся гиналгин, клион, эфлоран, трихопол, флагил и питрид. Выпускается в виде свечей, предназначенных для введения во влагалище перед сном..
- 2. Тинидазол. По 1 свече в день. Предпочтительно ночное время суток.
- 3. Макмирор комплекс. Препарат широкого спектра действия. Способствует уничтожению не только бактерий, но и грибков. Выпускается в форме суппозиториев. Курс лечения составляет 7 дней.
- 4. Нео-пенотран. Влагалищные свечи, содержащие метронидазол 500 мг и миконазол нитрат 100 мг.
Препараты в виде свечей при грибковом кольпите:
- 1. Нистатин.
- 2. Натамицин.
- 3. Пимафукорт.
- 4. Миконазол.
- 5. Канестен.
Противовирусные препараты при кольпите:
- 1. Ацикловир.
- 2. Бонафтон 0,5%.
- 3. Эпиген.
- 4. Алпизарин 2%.
- 5. Мегосин 3.
Восстановление здоровой микрофлоры влагалища
Препараты местного и общего антибактериального действия уничтожают и полезную, и вредоносную микрофлору. После прохождения курса лечения полезная микрофлора нуждается в восстановлении. В противном случае женщина будет страдать от дисбактериоза, а риск возврата кольпита значительно увеличится.
Препараты для восстановления микрофлоры после вагинита:
- 1. Бифидумбактерин. Содержит в своем составе живые бифидобактерии. Применяется по 1 свече 1 раз в сутки.
- 2. Лактобактерин. Лекарственное средство содержит лактобактерии и лиофилизат. Курс лечения составляет 5-10 дней. Применяется по 1 свече 1 раз в день.
- 3. Колибактерин. Назначается по 1 свече на ночь.
- 4. Вагилак. Применяется по 1 капсуле 2 раза в сутки.
- 5. Симбитер-2. Сильное средство, содержащее в одной дозе до 1000 миллиардов живых палочек Додерлейна. Перед введением препарат разводится с водой в пропорциях 1:2.
Народные средства
Крайне не рекомендуется лечить кольпит самостоятельно. Народные средства не должны замещать медикаментозное лечение и используются только после консультации с врачом. Подобная терапия является вспомогательной. Рецепты на основе трав позволяют снизить неприятные проявления симптомов при болезни, но не устранить его причину.
Народные средства для лечения бактериального кольпита:
- 1. Отвар перстача прямостоячего. Залить 1 столовую ложку корневищ 200 мл кипятка. Прокипятить смесь 5-10 минут и охладить. Использовать в холодном виде для спринцеваний.
- 2. Настой ромашки аптечной. Залить 1 столовую ложку цветков 1 литром кипятка. Оставить в темном месте для остывания и применять для спринцеваний. Крайне не рекомендуется ставить настой в холодильник. Следует готовить свежее средство для каждой процедуры спринцевания. Ромашка аптечная обладает легким антибактериальным действием.
- 3. Настой шалфея. 20 грамм измельченных листьев залить 1 стаканом кипятка. Настаивать на протяжении 10 минут, процедить и использовать для спринцеваний. Средство должно быть холодным перед его применением.
- 4. Настой эвкалипта. Листья этого дерева имеют хорошие антибактериальные свойства. Для приготовления настоя нужно залить 30 грамм сухого сырья 1 литром кипятка. Настаивать до полного остывания. В аптеках продается и готовый настой эвкалипта. Для использования во влагалище необходимо растворить 1 чайную ложку этого средства в 1 литре холодной воды.
Народные средства для лечения трихомонадного кольпита:
- 1. Отвар бадана толстолистного. Положить в сосуд 50 грамм сухого корня и залить 100 мл кипятка. Довести до кипения, а затем выпарить воду до половины первоначального объема. Перед применением развести 1 столовую ложку отвара в 1 литре кипяченой воды. Применять для спринцевания влагалища. Средство снимает раздражение и зуд, обладает легким антибактериальным действием.
- 2. Настой крапивы жгучей. Залить 30 грамм измельченных цветков растения 1 литром кипятка. Настаивать 4-5 часов. Перед применением остудить и процедить. Использовать для спринцеваний.
- 3. Отвар граната. 2 чайные ложки кожуры плодов граната залить 1 литром кипятка. Остудить и применять для спринцеваний 2 раза в сутки.
- 4. Настой горца почечуйного. 2 столовые ложки сухого растения залить 2 стаканами кипятка. Настоять на протяжении 10-15 минут. Остудить, процедить и использовать для спринцеваний.
Рассказать ВКонтакте Поделиться в Facebook Рассказать в Одноклассниках Фото 
Особенности развития заболевания
Кольпит, или вагинит, — это заболевание половых органов женщины с характерным воспалением слизистой оболочки. Развитие болезни вызывают такие возбудители:
- хламидии;
- трихомонада;
- микоплазма;
- стрептококк;
- стафилококк;
- гемофильная палочка;
- грибок рода кандида.
Основными признаками развития кольпита считаются возникновение зуда, жжения и белых выделений из влагалища.
Вагинит занимает одну из лидирующих позиций среди болезней в гинекологии. В большинстве случаев это заболевание встречается у женщин 18-45 лет. Около 60% всех пациенток болели кольпитом хотя бы один раз в жизни. Риск развития болезни увеличивается в пожилом возрасте.
Обычно воспаление при кольпите захватывает внутренние стенки влагалища. Но иногда этот процесс переходит на наружные половые губы. Воспаление внешних половых губ приводит к вульвовагиниту. Его причиной становится кишечная палочка, которая была занесена из-за плохой гигиены или ее отсутствия.
Во время беременности гормональный фон женщины изменяется. Эти перемены отражаются на микрофлоре влагалища. В результате растет риск развития дисбактериоза, а в дальнейшем и вагинита. Лечение кольпита у беременных женщин затруднено. Необходимо исключить все препараты, влияющие на перистальтику матки, а также лекарства со способностью накапливаться в организме. В то же время отсутствие лечения кольпита при беременности приведет к попаданию инфекции в околоплодные воды. Загрязнение плаценты и околоплодных вод грозит преждевременными родами или выкидышем.
Причины болезни
Микрофлора влагалища здоровой женщины в основном состоит из палочек Додерлейна. Они вырабатывают молочную кислоту, оказывающую бактериостатическое воздействие на микробы. Кольпит развивается, когда дисбаланс между полезной и вредной микрофлорой меняется под влиянием неблагоприятных факторов.
Причины развития кольпита:
- инфекции, передающиеся половым путем;
- инфекционные и бактериальные болезни репродуктивных органов;
- механические травмы слизистой оболочки;
- нарушение трофики оболочки влагалища;
- болезни эндокринной системы;
- нарушение анатомического развития влагалища;
- длительное употребление антибактериальных препаратов;
- местные аллергические реакции;
- несоблюдение правил гигиены;
- общее или местное падение иммунитета;
- гормональные сбои;
- грибки рода кандида.
Особенности развития вагинита у женщин разного возраста:
- 1. Девочки до 6-7 лет. Чаще всего причиной болезни становятся стрептококки или стафилококки. Они попадают во влагалище из-за несоблюдения гигиены или при контакте с грязной водой.
- 2. Женщины репродуктивного возраста 18-45 лет. Большой процент болезней составляет специфический кольпит инфекционного или бактериального характера. Причиной развития заболевания становится трихомонада. Реже встречается кандидозный кольпит.
- 3. Женщины старше 45 лет (период после менопаузы). У подавляющего большинства женщин пожилого возраста наблюдаются гормональные нарушения. Реже встречается стафилококковая или стрептококковая формы болезни. Возраст и вредные привычки усугубляют процесс течения заболевания.
Виды кольпита
Симптоматика и лечение вагинита отличаются в зависимости от рода происхождения патогенной микрофлоры.
Самые распространенные виды кольпита:
- 1. Трихомонадный. К воспалению приводит развитие простейших жгутиковых микроорганизмов. Это паразитические микробы, которые попадают во влагалище во время полового акта. При диагностике на стенках влагалища обнаруживается трихомонада. У женщин возникают обильные выделения пенистого характера с неприятным запахом.
- 2. Кандидозный. Грибки рода кандида являются условно-патогенной микрофлорой в организме человека. Они находятся во рту, на ногтях и коже, а также во влагалище. Полезные бактерии и сильный иммунитет не дают развиваться грибкам. На увеличение популяции микроорганизмов влияют неблагоприятные факторы. К этому может привести частое употребление антибиотиков. Слизистые оболочки покрываются белым налетом. Появляются сильный зуд, жжение или боль. Наблюдаются выделения творожной структуры.
- 3. Атрофический. Причиной болезни становится ухудшение выработки эстрогена. Гормон отвечает за работоспособность репродуктивных органов женщины. Такой вид встречается в период менопаузы или при болезнях эндокринной системы. Женщина будет чувствовать жжение и сухость во влагалище. Восполнить нехватку эстрогена можно при помощи гормональных препаратов.
- 4. Аллергический. Возникает после контакта стенок влагалища с аллергеном. Это может быть реакция на контрацептивные средства или препараты местного действия. Наблюдаются покраснение тканей, отечность, зуд и жжение.
Симптомы кольпита
Вагинит бывает острым и хроническим. В зависимости от этого будут отличаться симптоматика и лечение болезни.
Симптомы острого кольпита:
- зуд и жжение при мочеиспускании;
- воспалительный процесс в стенках влагалища, тканях шейки матки или наружных половых органах;
- возникновение выделений различного характера;
- приобретение слизистыми оболочками ярко-красного цвета;
- выделение гноя;
- слабость и общее ухудшение самочувствия;
- раздражительность;
- боли в малом тазу при акте дефекации;
- повышение температуры до субфебрильной.
При отсутствии лечения острой формы кольпита развивается хроническая стадия болезни. Она характерна чередованием ремиссии и повторного обострения заболевания. При этом симптоматика значительно слабее. Хронический кольпит становится причиной развития эрозии шейки матки, аднексита, эндометрита и спаек слизистых оболочек влагалища.
Диагностика
Диагностика кольпита начинается со сбора анамнеза. Гинеколог выслушивает жалобы пациентки, а затем осматривает стенки влагалища при помощи зеркал. При осмотре обнаруживается, что складки влагалища стали рыхлыми, окрашены в яркий цвет, утолщенные и отечные. Они покрываются налетом из серозной или гнойной пленки. Его соскабливание оставляет после себя кровоточащие язвы. В тяжелых случаях встречается эрозия тканей стенок влагалища или шейки матки. На раннем этапе хронического вагинита проблемы со слизистыми оболочками слабо выражены, а выделения будут незначительными. Осмотр позволяет врачу поставить предварительный диагноз. Для его подтверждения назначаются дополнительные обследования.
В диагностике кольпита используются:
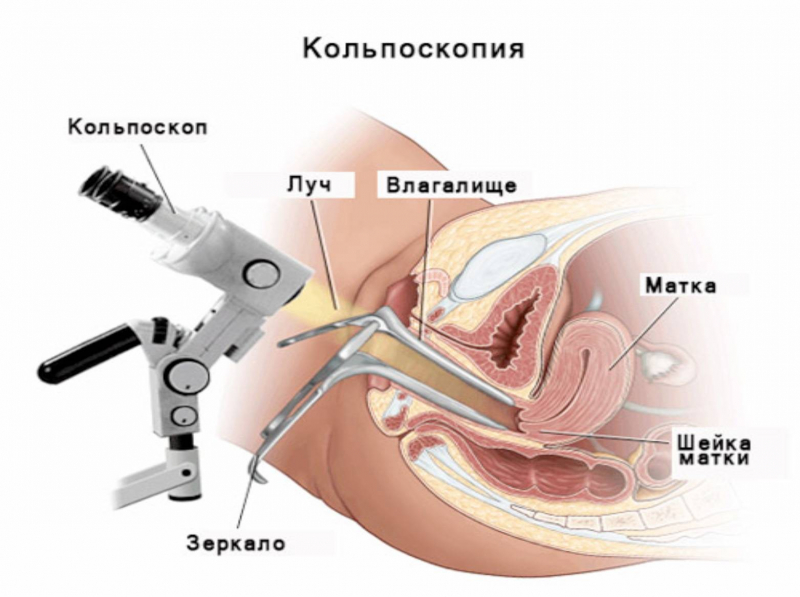
- 1. Кольпоскопия. Методика, позволяющая определить характер изменений слизистых оболочек влагалища. Проводится при помощи специального прибора — кольпоскопа. Он оснащен осветительными диодами, поэтому кольпоскопия считается продвинутой методикой осмотра влагалища и шейки матки.
- 2. Микроскопия мазков и выделений. Для диагностики потребуется собрать соскоб со стенок влагалища, взять образец выделений из уретры или шейки матки. Под микроскопом определяется микрофлора, ставшая причиной развития патологических процессов. Болезненные мазки будут содержать в себе повышенное количество лейкоцитов, уменьшенную концентрацию лактобактерий, большое количество клеток эпителия и патогенной микрофлоры.
- 3. Бактериологический посев. Одна из самых эффективных методик диагностики половых инфекций у женщин. Суть исследования заключается в посеве выделений в чашку Петри на питательную среду. Увеличение колонии микроорганизмов подтверждает их происхождение.
- 4. Анализ крови на гормоны.
Лечение
Основу лечения кольпита составляют методики, включающие в себя общую и местную терапию. Необходимо подавить активность микроорганизмов и восстановить здоровую микрофлору. Препараты для лечения кольпита выпускаются в виде свечей, вагинальных таблеток и шариков. Они напрямую воздействуют на пораженные ткани, устраняя причину налета, болезненных ощущений, зуда и жжения.
Препараты в виде растворов для спринцевания при кольпите:
- 1. Калия перманганат 1:5000-1: 8000.
- 2. Риванол 0,5-0,1%.
- 3. Хлорофиллипт. Раствор из 1 столовой ложки в 1 литре воды.
- 4. Ротокан 0,5%.
Антибактериальные свечи и капсулы при кольпите:
- 1. Полижинакс. Применяется по 1-2 влагалищные капсулы в сутки. Курс лечения в среднем составляет 7-14 дней.
- 2. Тержинан. По 1 свече в день. Содержит 200 мг тернидазола, 100 мг неомицина сульфата и 3 мг преднизолона.
- 3. Мератин-комби. По 1 свече на ночь. Курс лечения составляет 7-14 дней. Содержит 500 мг орнидазола, 100 мг неомицина, 3 мг преднизолона.
- 4. Бетадин. По 1-2 влагалищные капсулы в сутки. Минимальный срок лечения составляет 7 дней.
- 5. Тержинан. Препарат вводится во влагалище перед сном. Выпускается в виде капсул. Сроки применения — от 6 до 12 дней.
Средства при трихомонадном кольпите:
- 1. Метронидазол. В составе препарата содержатся гиналгин, клион, эфлоран, трихопол, флагил и питрид. Выпускается в виде свечей, предназначенных для введения во влагалище перед сном..
- 2. Тинидазол. По 1 свече в день. Предпочтительно ночное время суток.
- 3. Макмирор комплекс. Препарат широкого спектра действия. Способствует уничтожению не только бактерий, но и грибков. Выпускается в форме суппозиториев. Курс лечения составляет 7 дней.
- 4. Нео-пенотран. Влагалищные свечи, содержащие метронидазол 500 мг и миконазол нитрат 100 мг.
Препараты в виде свечей при грибковом кольпите:
- 1. Нистатин.
- 2. Натамицин.
- 3. Пимафукорт.
- 4. Миконазол.
- 5. Канестен.
Противовирусные препараты при кольпите:
- 1. Ацикловир.
- 2. Бонафтон 0,5%.
- 3. Эпиген.
- 4. Алпизарин 2%.
- 5. Мегосин 3.
Восстановление здоровой микрофлоры влагалища
Препараты местного и общего антибактериального действия уничтожают и полезную, и вредоносную микрофлору. После прохождения курса лечения полезная микрофлора нуждается в восстановлении. В противном случае женщина будет страдать от дисбактериоза, а риск возврата кольпита значительно увеличится.
Препараты для восстановления микрофлоры после вагинита:
- 1. Бифидумбактерин. Содержит в своем составе живые бифидобактерии. Применяется по 1 свече 1 раз в сутки.
- 2. Лактобактерин. Лекарственное средство содержит лактобактерии и лиофилизат. Курс лечения составляет 5-10 дней. Применяется по 1 свече 1 раз в день.
- 3. Колибактерин. Назначается по 1 свече на ночь.
- 4. Вагилак. Применяется по 1 капсуле 2 раза в сутки.
- 5. Симбитер-2. Сильное средство, содержащее в одной дозе до 1000 миллиардов живых палочек Додерлейна. Перед введением препарат разводится с водой в пропорциях 1:2.
Народные средства
Крайне не рекомендуется лечить кольпит самостоятельно. Народные средства не должны замещать медикаментозное лечение и используются только после консультации с врачом. Подобная терапия является вспомогательной. Рецепты на основе трав позволяют снизить неприятные проявления симптомов при болезни, но не устранить его причину.
Народные средства для лечения бактериального кольпита:
- 1. Отвар перстача прямостоячего. Залить 1 столовую ложку корневищ 200 мл кипятка. Прокипятить смесь 5-10 минут и охладить. Использовать в холодном виде для спринцеваний.
- 2. Настой ромашки аптечной. Залить 1 столовую ложку цветков 1 литром кипятка. Оставить в темном месте для остывания и применять для спринцеваний. Крайне не рекомендуется ставить настой в холодильник. Следует готовить свежее средство для каждой процедуры спринцевания. Ромашка аптечная обладает легким антибактериальным действием.
- 3. Настой шалфея. 20 грамм измельченных листьев залить 1 стаканом кипятка. Настаивать на протяжении 10 минут, процедить и использовать для спринцеваний. Средство должно быть холодным перед его применением.
- 4. Настой эвкалипта. Листья этого дерева имеют хорошие антибактериальные свойства. Для приготовления настоя нужно залить 30 грамм сухого сырья 1 литром кипятка. Настаивать до полного остывания. В аптеках продается и готовый настой эвкалипта. Для использования во влагалище необходимо растворить 1 чайную ложку этого средства в 1 литре холодной воды.
Народные средства для лечения трихомонадного кольпита:
- 1. Отвар бадана толстолистного. Положить в сосуд 50 грамм сухого корня и залить 100 мл кипятка. Довести до кипения, а затем выпарить воду до половины первоначального объема. Перед применением развести 1 столовую ложку отвара в 1 литре кипяченой воды. Применять для спринцевания влагалища. Средство снимает раздражение и зуд, обладает легким антибактериальным действием.
- 2. Настой крапивы жгучей. Залить 30 грамм измельченных цветков растения 1 литром кипятка. Настаивать 4-5 часов. Перед применением остудить и процедить. Использовать для спринцеваний.
- 3. Отвар граната. 2 чайные ложки кожуры плодов граната залить 1 литром кипятка. Остудить и применять для спринцеваний 2 раза в сутки.
- 4. Настой горца почечуйного. 2 столовые ложки сухого растения залить 2 стаканами кипятка. Настоять на протяжении 10-15 минут. Остудить, процедить и использовать для спринцеваний.

