
После операции по удалению желчного пузыря пациент может вернуться к обычной жизни через 1-2 месяца. Во время хирургического вмешательства больному удаляют орган, освобождают проток от камней. После операции через 7 часов пациент может пить воду. На следующий день разрешается легкий завтрак и полезная пища. Благодаря соблюдению всех правил пациенты смогут быстрее восстановиться, вернуться к привычным делам и активному образу жизни.
Как проходит операция
Основное показание к проведению операции – осложненная форма желчнокаменной болезни, холецистит (хронический и острый), холедохолитиаз, полипы и холестероз. Часто пациентам назначают операцию при развитии функционального расстройства желчного пузыря, при котором они испытывают сильную боль.
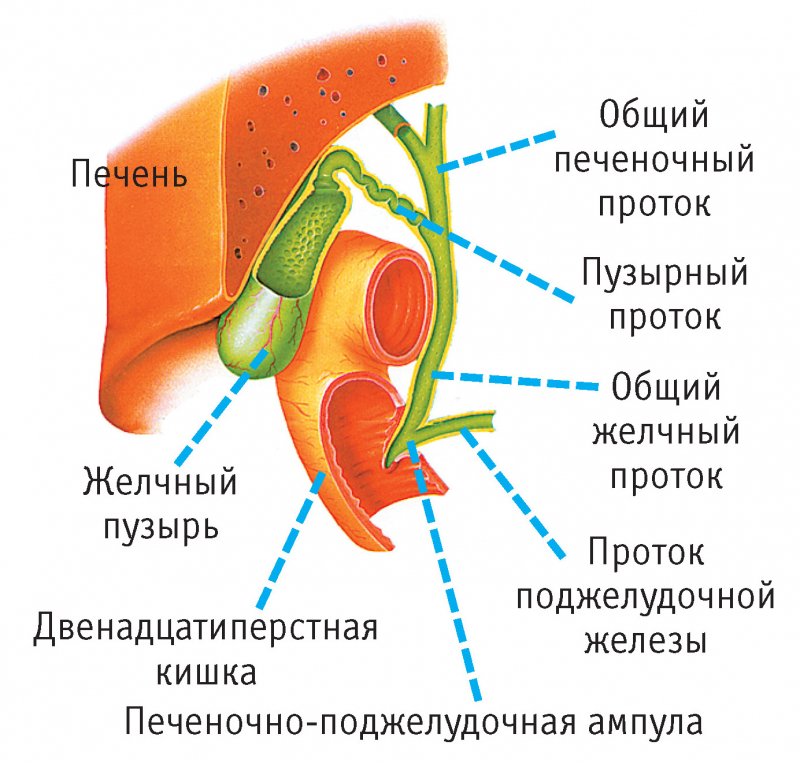
Хирургическое вмешательство противопоказано при терминальном состоянии больного, декомпенсации функции других внутренних органов. Существует несколько методов операции:
- лапароскопия;
- открытая мини-инвазия;
- открытая операция традиционным способом.
Все чаще врачи рекомендуют пациентам вмешательство путем лапароскопии. Для удаления и очистки протоков используют специальный инструмент, с помощью которого делают до 4 проколов в брюшной полости. Их диаметр — 7-8 мм. В отверстия вводят трубки и насос для введения углекислого газа. Он помогает расширить пространство в брюшной полости для свободной работы с инструментами.
На трубках установлена видеокамера, которая позволяет точно определить анатомические образования или изменение структуры. На проток врач накладывает клипсу и начинает иссечение. Благодаря современным видеосистемам на экран выводится картинка высокого качества. Через изображение врач анализирует структуру желчного пузыря. При удалении орган отделяют от печени и выводят через прокол в брюшной полости.
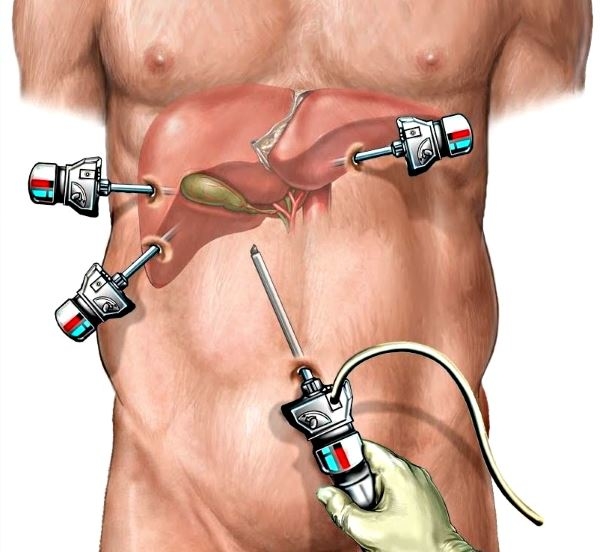
Преимущества этого метода заключается в минимальной травматизации для пациента. После отхождения от наркоза больной не ощущает сильную боль. Период реабилитации проходит быстрее. Длительность нахождения в стационарных условиях составляет 2 дня. После выписки пациент может постепенно возвращаться к повседневной работе.
Чтобы не травмировать брюшную стенку, врачи делают разрез в правом подреберье. Его длина достигает 7 см.
При удалении органа другими методами можно выделить следующие особенности:
- в процессе хирургического вмешательства используются традиционные приемы диссекции мягких тканей;
- стандартная операция открытым путем проводится в области косых подреберных разрезов по типу Федорова и Кохера (они помогают обеспечить беспрепятственный доступ к другим органам);
- в процессе хирургического вмешательства доктор сможет использовать все методики интраоперационной ревизии, которая осуществляется на внепеченочном протоке желчного пузыря (основное показание – острая форма холецистита, перитонит, сложная разновидность патологии).
Врач травмирует структуру передней брюшной стенки, поэтому пациенту требуется длительная реабилитация. Возможны осложнения в раннем или позднем периодах. На коже после разреза остаются шрам и рубец. Пациент должен провести в стационаре примерно 2 недели. После выписки около месяца нужно пробыть дома в состоянии покоя.
Особенности восстановления
Длительность реабилитационного периода зависит от того, какой тип операции выбрал врач. Восстановление включает в себя несколько важных этапов:
- Пребывание в стационаре. Первые двое суток пациенты ощущают дискомфорт или болезненность в месте разреза.
- Поздний стационарный этап. Он наступает через 4-5 суток после лапароскопии. Если пациенту делали лапаротомию, период увеличивается до 2 недель. У больных в это время восстанавливается дыхательная система, адаптируется желудочно-кишечный тракт к работе без важного органа. Кожа начинает заживать.
- Реабилитация в амбулаторных условиях. Все зависит от формы оперативного вмешательства, длительность восстановления — от 1 до 3 месяцев. У больного полностью возобновляется работа дыхательной и пищеварительной системы, физическая активность.
- Активная реабилитация в санатории или на курорте. Пациентам рекомендуется такое лечение через 7 месяцев после операции.
Во время вмешательства больному делают искусственную вентиляцию легких. В результате этого нарушается внешнее дыхание. Также из-за сильной боли активность пациента снижается, происходит общее ослабевание организма. Поэтому после операции существует высокий риск развития бронхита или пневмонии. Чтобы предупредить появление более серьезных болезней, больному показаны лечебная физкультура и дыхательная гимнастика.
Органы пищеварительной системы также претерпевают изменения. У некоторых пациентов возникает отек или воспаление в области проведения операции. В месте разреза могут образовываться спайки, если вмешательство выполнено классическим путем. Перистальтика кишечника обычно восстанавливается через 2 недели после операции.
После того как пациенту снимают швы, необходимо носить бандаж и ограничить физическую активность. Н
В первое время может потребоваться надеть повязку, которая убережет открытые раны от проникновения бактерий и болезнетворных инфекций. После операции нужно правильно питаться и продолжать лечение под контролем врача.
Диетическое питание
Если в желчном пузыре отсутствуют патологические изменения и нарушения, желчь синтезируется печенью. Но для этого после операции важно соблюдать правила питания. Основная задача – нормализация оттока желчи и переваривания пищи. Чтобы предотвратить ухудшение общего самочувствия, необходимо пересмотреть собственный рацион и придерживаться следующих правил питания:
- Частый и регулярный прием пищи. Порции делаются маленькими, а количество трапез увеличивается до 5 раз в течение суток. Благодаря этому уменьшается нагрузка на органы желудочно-кишечного тракта.
- Отказ от жирной пищи. После операции главная задача врача – предотвращение спазмов в привратнике желудка и сфинктера. После употребления жирной пищи во рту часто ощущается горечь, возникает дискомфорт, болезненность в области правого подреберья.
- Включение в рацион продуктов питания, которые готовятся на пару. Основа диетического режима – это растительная и белковая пища.
Эти принципы лечебного питания предназначены для людей, которым требуется реабилитация после удаления желчного пузыря. Но даже здоровый человек должен употреблять такую пищу, чтобы не создавать лишнюю нагрузку на внутренние органы.
После хирургического вмешательства нарушается функционирование ЖКТ. Пациенты сталкиваются с такими проблемами, как колит, эзофагит, холангит, дуоденит. Если больной игнорирует правила здорового питания, существует высокий риск повторного появления желчных камней в протоках.
Как питаются в стационаре
В течение первых 2-3 недель после операции необходимо ограничивать себя в употреблении определенных продуктов питания.
Если удаление органа осуществлялось лапароскопическим методом, пациенту нужно провести 3-4 часа в реанимации, чтобы восстановиться после наркоза. Далее больного переводят в общую палату. В течение первых 4 часов запрещено пить воду и вставать.
На следующий день пациенту разрешается делать по 2 глотка воды на протяжении часа. Через сутки после операции можно употреблять легкую и жидкую пищу. Это может быть овсянка, кефир, овощной суп. К обычному режиму питания нужно возвращаться постепенно. В течение первых 10 дней из рациона исключают следующие продукты:
- крепкий чай и кофе;
- алкогольные и сладкие напитки;
- шоколад и другие сладкие блюда;
- жареное мясо, рыба;
- жир растительного и животного происхождения;
- острые, копченые, соленые и маринованные блюда.
В стационаре нужно больше употреблять кисломолочные продукты с низким содержанием жира. Это может быть кефир, простокваша, йогурт, творог. Через 3 дня в рацион аккуратно вводят картофельное пюре, овсяную кашу на воде, отварную говядину, куриное мясо, бананы.
После выписки из стационара
Часто пациента выписывают домой уже на 6-е сутки. Длительность нахождения в стационаре зависит от метода выбранной операции. В домашних условиях важно организовать правильное питание и учитывать все рекомендации от лечащего врача.
Пациенту нужно употреблять пищу маленькими порциями. Оптимальное количество приемов в день – 7 раз.
Можно питаться по определенному графику. В результате этого снижается нагрузка на пищеварительный тракт. Последний прием должен быть не позже, чем за 2,5 часа перед отходом ко сну. Чтобы нормализовать систему пищеварения, обеспечивается питьевой режим. Каждый день, независимо от массы тела, человек должен пить 1,5 л чистой воды.
В эту норму входят слегка сладкие соки, отвар шиповника, минеральная вода. После выписки из стационара первую неделю нужно соблюдать принципы лечебной диеты стола №1. Необходимо исключить свежие овощи и ягоды, употребление ржаного хлеба. Эти продукты способны усилить выделение желчи. Нужно готовить на пару мясные котлеты, рыбу, овощи. Во время употребления пищи блюда не должны быть холодными или горячими.
Примерный вариант меню диеты:
| Прием пищи | Что можно употреблять |
|
1-й завтрак |
Омлет из 2 белков, приготовленный на пару. Измельченная жидкая овсянка. Можно добавить не более 50 мл молока в стандартную порцию (200 г крупы). Рекомендуется положить 3-5 г масла, пить чай с ломтиком лимона |
|
2-й завтрак |
Обезжиренный перетертый творог, отвар из плодов шиповника |
|
Обед |
Паровые котлеты, 150 г супа на основе манки, отвар из шиповника, молочный крем |
|
Ужин |
200 г жидкой и перетертой гречневой каши, 3-5 г сливочного масла, вареная рыба |
|
Перед сном |
Фруктовое пюре из запеченных яблок, отвар на основе плодов шиповника |
В течение суток больному разрешается употреблять не больше 30 г сахара и 15 г сливочного масла.
Первый месяц после операции
Главная задача восстановления и реабилитации – нормализация работы желудочно-кишечного тракта, процесса пищеварения. Если соблюдаются все условия, больной отмечает постепенное улучшение самочувствия. Чтобы нормализовать пищеварительные функции, необходимо придерживаться правил здорового питания.
Через 2 недели важно подключать физические нагрузки, медикаментозную терапию. За ранами требуется тщательная обработка и уход. После удаления желчного пузыря лапароскопией ограничения на питание устанавливаются в течение 30 дней.
Далее больной приходит на прием к гастроэнтерологу. Врач может снять определенные ограничения и ослабить диету. Помимо правильного питания, важно отказаться от курения — никотин способствует замедлению восстановительного периода. Когда в рацион вводятся новые продукты, нужно следить за реакцией организма. Блюда обязательно употребляют слегка теплыми. Основа диеты – паровые пудинги из творога, картофельное пюре. Благодаря соблюдению всех рекомендаций реабилитация проходит быстрее.
Физические упражнения
При удалении желчного пузыря врач разрешает заниматься физкультурой и упражнениями через определенное время. Их основная задача – дополнительный заряд бодрости, улучшение кровообращения, насыщение клеток кислородом.
После операции нельзя поднимать тяжести. Заниматься спортом врач должен разрешить в индивидуальном порядке. Выполнять упражнения нужно через 2 месяца после реабилитации. Занятия составляют таким образом, чтобы они не навредили пациенту. Ниже приведена эффективная гимнастика:
- Ноги ставят на ширине плеч, поочередно разворачивают туловище и разводят руками.
- Руки сгибают в локтях и ставят на уровень пояса. Их отводят назад, делают вдох, снова сводят и возвращают в исходное положение. Затем выдыхают воздух.
- Руки кладут на плечи и начинают вращательные движения. Нужно досчитать до 4 и начать в обратном порядке.
Другие упражнения делают лежа на спине. Комплекс включает в себя:
- сгибание ног в коленях и имитация езды на велосипеде;
- выпрямление ног, расположение рук вдоль туловища, поочередное подтягивание коленей к туловищу;
- сгибание рук в локтях и поднятие ног (на выходе поднимаются ноги и по очереди отводятся в сторону).
Занятия нужно делать каждый день, а длительность тренировки должна составлять не менее 30 минут.
Помимо физических упражнений, нужно обеспечить дыхательную терапию. При отсутствии желчного пузыря необходимо делать глубокие вдохи и выдохи. Дыхательная гимнастика помогает восстановить диафрагму, поэтому печень начинает работать интенсивнее, провоцируется быстрый отток желчи.
Возможные осложнения
Нельзя заранее предугадать все возможные осложнения. Если операция выполнена правильно, а пациент соблюдает все условия, последствия сводятся к минимуму. Можно выделить следующие причины развития осложнений:
- воспаление кожи в месте разреза или прокола;
- воспаление желчного пузыря хронической формы;
- неправильное анатомическое строение органа;
- возраст пациента;
- проблемы с лишним весом.
Послеоперационные осложнения могут возникнуть после повреждения сосудов и протоков.
Болезни внутренних органов приводят к развитию вторичных изменений. Поэтому перед проведением операции важно тщательно обследоваться. Частые хирургические ошибки, приводящие к осложнениям – недостаточный гемостаз и доступ к брюшной полости.
Существует несколько разновидностей последствий:
- ранние;
- поздние;
- операционные.
Частое явление – возникновение вторичного кровотечения. Оно связано с соскальзыванием медицинской нити, которой перевязываются кровеносные сосуды. Если кровотечение внутреннее, пациенту показано повторное проведение операции. Для его остановки накладывается клипса или лигатура.
Чтобы восполнить запасы крови, необходимо провести переливание коллоидного или солевого раствора. Именно поэтому после хирургического вмешательства пациенту нужно быть под строгим наблюдением врача. Часто в области желчного пузыря возникают острые боли. В таком случае необходимо пройти дополнительную комплексную диагностику, чтобы исключить вероятность воспаления соседних органов. Об этой патологии свидетельствует резкое повышение температуры тела.
Альтернатива операции
На начальной стадии болезни удалять орган не требуется. После комплексной диагностики врач назначит пациенту прием препаратов, которые помогут восстановить основные функции печени. Это гепатопротекторы, в составе которых содержится урсодезоксихолевая кислота.
Длительность терапии обычно зависит от формы болезни. В среднем это 2-3 месяца. Если в желчном пузыре обнаружены единичные камни во время проведения ультразвукового исследования, их можно удалить лазерным лучом или разжижать хенотерапией. Наибольшую популярность приобретает новый способ лечения. В полость желчного пузыря вводят катетер и шприц. Он помогает удалить желчь и все растворенные кристаллы.
Еще одна эффективная методика – Болотова-Наумова. Камни растворяют при помощи свежей куриной желчи. Начинать такую терапию нужно только после комплексной диагностики брюшной полости.
Фото 

Как проходит операция
Основное показание к проведению операции – осложненная форма желчнокаменной болезни, холецистит (хронический и острый), холедохолитиаз, полипы и холестероз. Часто пациентам назначают операцию при развитии функционального расстройства желчного пузыря, при котором они испытывают сильную боль.
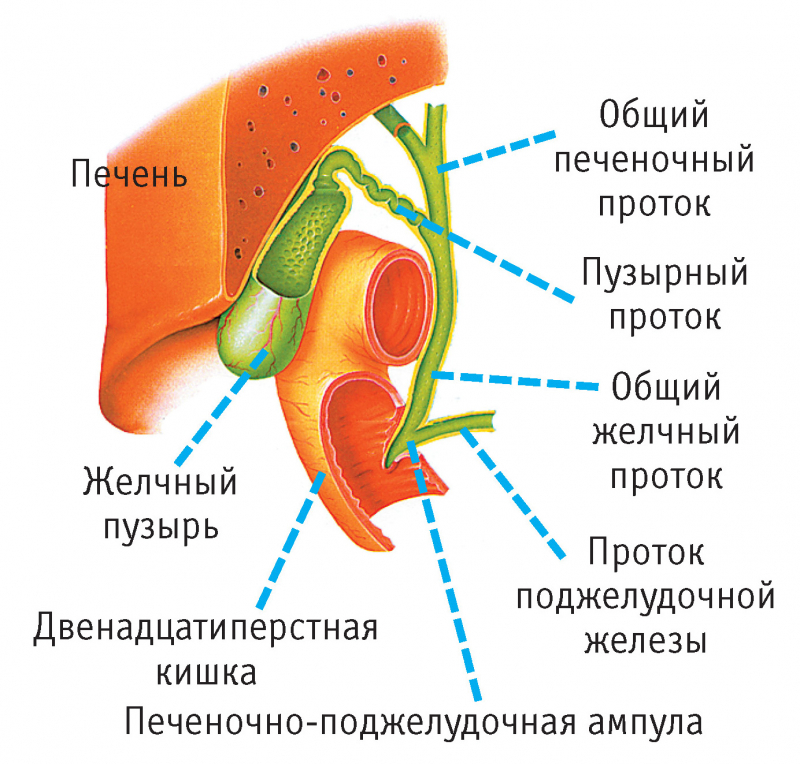
Хирургическое вмешательство противопоказано при терминальном состоянии больного, декомпенсации функции других внутренних органов. Существует несколько методов операции:
- лапароскопия;
- открытая мини-инвазия;
- открытая операция традиционным способом.
Все чаще врачи рекомендуют пациентам вмешательство путем лапароскопии. Для удаления и очистки протоков используют специальный инструмент, с помощью которого делают до 4 проколов в брюшной полости. Их диаметр — 7-8 мм. В отверстия вводят трубки и насос для введения углекислого газа. Он помогает расширить пространство в брюшной полости для свободной работы с инструментами.
На трубках установлена видеокамера, которая позволяет точно определить анатомические образования или изменение структуры. На проток врач накладывает клипсу и начинает иссечение. Благодаря современным видеосистемам на экран выводится картинка высокого качества. Через изображение врач анализирует структуру желчного пузыря. При удалении орган отделяют от печени и выводят через прокол в брюшной полости.
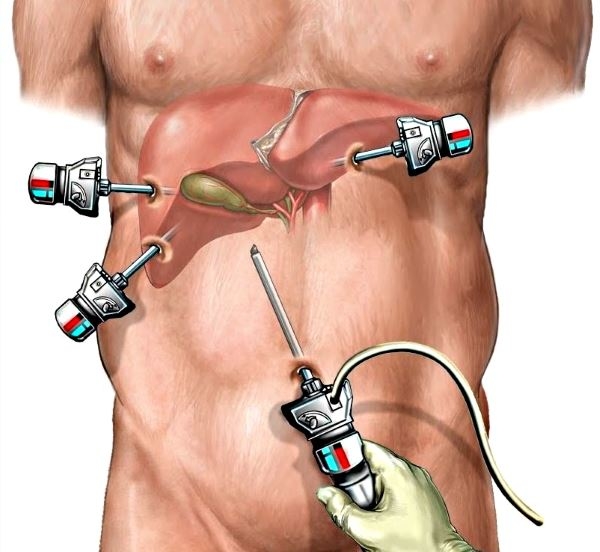
Преимущества этого метода заключается в минимальной травматизации для пациента. После отхождения от наркоза больной не ощущает сильную боль. Период реабилитации проходит быстрее. Длительность нахождения в стационарных условиях составляет 2 дня. После выписки пациент может постепенно возвращаться к повседневной работе.
Чтобы не травмировать брюшную стенку, врачи делают разрез в правом подреберье. Его длина достигает 7 см.
При удалении органа другими методами можно выделить следующие особенности:
- в процессе хирургического вмешательства используются традиционные приемы диссекции мягких тканей;
- стандартная операция открытым путем проводится в области косых подреберных разрезов по типу Федорова и Кохера (они помогают обеспечить беспрепятственный доступ к другим органам);
- в процессе хирургического вмешательства доктор сможет использовать все методики интраоперационной ревизии, которая осуществляется на внепеченочном протоке желчного пузыря (основное показание – острая форма холецистита, перитонит, сложная разновидность патологии).
Врач травмирует структуру передней брюшной стенки, поэтому пациенту требуется длительная реабилитация. Возможны осложнения в раннем или позднем периодах. На коже после разреза остаются шрам и рубец. Пациент должен провести в стационаре примерно 2 недели. После выписки около месяца нужно пробыть дома в состоянии покоя.
Особенности восстановления
Длительность реабилитационного периода зависит от того, какой тип операции выбрал врач. Восстановление включает в себя несколько важных этапов:
- Пребывание в стационаре. Первые двое суток пациенты ощущают дискомфорт или болезненность в месте разреза.
- Поздний стационарный этап. Он наступает через 4-5 суток после лапароскопии. Если пациенту делали лапаротомию, период увеличивается до 2 недель. У больных в это время восстанавливается дыхательная система, адаптируется желудочно-кишечный тракт к работе без важного органа. Кожа начинает заживать.
- Реабилитация в амбулаторных условиях. Все зависит от формы оперативного вмешательства, длительность восстановления — от 1 до 3 месяцев. У больного полностью возобновляется работа дыхательной и пищеварительной системы, физическая активность.
- Активная реабилитация в санатории или на курорте. Пациентам рекомендуется такое лечение через 7 месяцев после операции.
Во время вмешательства больному делают искусственную вентиляцию легких. В результате этого нарушается внешнее дыхание. Также из-за сильной боли активность пациента снижается, происходит общее ослабевание организма. Поэтому после операции существует высокий риск развития бронхита или пневмонии. Чтобы предупредить появление более серьезных болезней, больному показаны лечебная физкультура и дыхательная гимнастика.
Органы пищеварительной системы также претерпевают изменения. У некоторых пациентов возникает отек или воспаление в области проведения операции. В месте разреза могут образовываться спайки, если вмешательство выполнено классическим путем. Перистальтика кишечника обычно восстанавливается через 2 недели после операции.
После того как пациенту снимают швы, необходимо носить бандаж и ограничить физическую активность. Н
В первое время может потребоваться надеть повязку, которая убережет открытые раны от проникновения бактерий и болезнетворных инфекций. После операции нужно правильно питаться и продолжать лечение под контролем врача.
Диетическое питание
Если в желчном пузыре отсутствуют патологические изменения и нарушения, желчь синтезируется печенью. Но для этого после операции важно соблюдать правила питания. Основная задача – нормализация оттока желчи и переваривания пищи. Чтобы предотвратить ухудшение общего самочувствия, необходимо пересмотреть собственный рацион и придерживаться следующих правил питания:
- Частый и регулярный прием пищи. Порции делаются маленькими, а количество трапез увеличивается до 5 раз в течение суток. Благодаря этому уменьшается нагрузка на органы желудочно-кишечного тракта.
- Отказ от жирной пищи. После операции главная задача врача – предотвращение спазмов в привратнике желудка и сфинктера. После употребления жирной пищи во рту часто ощущается горечь, возникает дискомфорт, болезненность в области правого подреберья.
- Включение в рацион продуктов питания, которые готовятся на пару. Основа диетического режима – это растительная и белковая пища.
Эти принципы лечебного питания предназначены для людей, которым требуется реабилитация после удаления желчного пузыря. Но даже здоровый человек должен употреблять такую пищу, чтобы не создавать лишнюю нагрузку на внутренние органы.
После хирургического вмешательства нарушается функционирование ЖКТ. Пациенты сталкиваются с такими проблемами, как колит, эзофагит, холангит, дуоденит. Если больной игнорирует правила здорового питания, существует высокий риск повторного появления желчных камней в протоках.
Как питаются в стационаре
В течение первых 2-3 недель после операции необходимо ограничивать себя в употреблении определенных продуктов питания.
Если удаление органа осуществлялось лапароскопическим методом, пациенту нужно провести 3-4 часа в реанимации, чтобы восстановиться после наркоза. Далее больного переводят в общую палату. В течение первых 4 часов запрещено пить воду и вставать.
На следующий день пациенту разрешается делать по 2 глотка воды на протяжении часа. Через сутки после операции можно употреблять легкую и жидкую пищу. Это может быть овсянка, кефир, овощной суп. К обычному режиму питания нужно возвращаться постепенно. В течение первых 10 дней из рациона исключают следующие продукты:
- крепкий чай и кофе;
- алкогольные и сладкие напитки;
- шоколад и другие сладкие блюда;
- жареное мясо, рыба;
- жир растительного и животного происхождения;
- острые, копченые, соленые и маринованные блюда.
В стационаре нужно больше употреблять кисломолочные продукты с низким содержанием жира. Это может быть кефир, простокваша, йогурт, творог. Через 3 дня в рацион аккуратно вводят картофельное пюре, овсяную кашу на воде, отварную говядину, куриное мясо, бананы.
После выписки из стационара
Часто пациента выписывают домой уже на 6-е сутки. Длительность нахождения в стационаре зависит от метода выбранной операции. В домашних условиях важно организовать правильное питание и учитывать все рекомендации от лечащего врача.
Пациенту нужно употреблять пищу маленькими порциями. Оптимальное количество приемов в день – 7 раз.
Можно питаться по определенному графику. В результате этого снижается нагрузка на пищеварительный тракт. Последний прием должен быть не позже, чем за 2,5 часа перед отходом ко сну. Чтобы нормализовать систему пищеварения, обеспечивается питьевой режим. Каждый день, независимо от массы тела, человек должен пить 1,5 л чистой воды.
В эту норму входят слегка сладкие соки, отвар шиповника, минеральная вода. После выписки из стационара первую неделю нужно соблюдать принципы лечебной диеты стола №1. Необходимо исключить свежие овощи и ягоды, употребление ржаного хлеба. Эти продукты способны усилить выделение желчи. Нужно готовить на пару мясные котлеты, рыбу, овощи. Во время употребления пищи блюда не должны быть холодными или горячими.
Примерный вариант меню диеты:
| Прием пищи | Что можно употреблять |
|
1-й завтрак |
Омлет из 2 белков, приготовленный на пару. Измельченная жидкая овсянка. Можно добавить не более 50 мл молока в стандартную порцию (200 г крупы). Рекомендуется положить 3-5 г масла, пить чай с ломтиком лимона |
|
2-й завтрак |
Обезжиренный перетертый творог, отвар из плодов шиповника |
|
Обед |
Паровые котлеты, 150 г супа на основе манки, отвар из шиповника, молочный крем |
|
Ужин |
200 г жидкой и перетертой гречневой каши, 3-5 г сливочного масла, вареная рыба |
|
Перед сном |
Фруктовое пюре из запеченных яблок, отвар на основе плодов шиповника |
В течение суток больному разрешается употреблять не больше 30 г сахара и 15 г сливочного масла.
Первый месяц после операции
Главная задача восстановления и реабилитации – нормализация работы желудочно-кишечного тракта, процесса пищеварения. Если соблюдаются все условия, больной отмечает постепенное улучшение самочувствия. Чтобы нормализовать пищеварительные функции, необходимо придерживаться правил здорового питания.
Через 2 недели важно подключать физические нагрузки, медикаментозную терапию. За ранами требуется тщательная обработка и уход. После удаления желчного пузыря лапароскопией ограничения на питание устанавливаются в течение 30 дней.
Далее больной приходит на прием к гастроэнтерологу. Врач может снять определенные ограничения и ослабить диету. Помимо правильного питания, важно отказаться от курения — никотин способствует замедлению восстановительного периода. Когда в рацион вводятся новые продукты, нужно следить за реакцией организма. Блюда обязательно употребляют слегка теплыми. Основа диеты – паровые пудинги из творога, картофельное пюре. Благодаря соблюдению всех рекомендаций реабилитация проходит быстрее.
Физические упражнения
При удалении желчного пузыря врач разрешает заниматься физкультурой и упражнениями через определенное время. Их основная задача – дополнительный заряд бодрости, улучшение кровообращения, насыщение клеток кислородом.
После операции нельзя поднимать тяжести. Заниматься спортом врач должен разрешить в индивидуальном порядке. Выполнять упражнения нужно через 2 месяца после реабилитации. Занятия составляют таким образом, чтобы они не навредили пациенту. Ниже приведена эффективная гимнастика:
- Ноги ставят на ширине плеч, поочередно разворачивают туловище и разводят руками.
- Руки сгибают в локтях и ставят на уровень пояса. Их отводят назад, делают вдох, снова сводят и возвращают в исходное положение. Затем выдыхают воздух.
- Руки кладут на плечи и начинают вращательные движения. Нужно досчитать до 4 и начать в обратном порядке.
Другие упражнения делают лежа на спине. Комплекс включает в себя:
- сгибание ног в коленях и имитация езды на велосипеде;
- выпрямление ног, расположение рук вдоль туловища, поочередное подтягивание коленей к туловищу;
- сгибание рук в локтях и поднятие ног (на выходе поднимаются ноги и по очереди отводятся в сторону).
Занятия нужно делать каждый день, а длительность тренировки должна составлять не менее 30 минут.
Помимо физических упражнений, нужно обеспечить дыхательную терапию. При отсутствии желчного пузыря необходимо делать глубокие вдохи и выдохи. Дыхательная гимнастика помогает восстановить диафрагму, поэтому печень начинает работать интенсивнее, провоцируется быстрый отток желчи.
Возможные осложнения
Нельзя заранее предугадать все возможные осложнения. Если операция выполнена правильно, а пациент соблюдает все условия, последствия сводятся к минимуму. Можно выделить следующие причины развития осложнений:
- воспаление кожи в месте разреза или прокола;
- воспаление желчного пузыря хронической формы;
- неправильное анатомическое строение органа;
- возраст пациента;
- проблемы с лишним весом.
Послеоперационные осложнения могут возникнуть после повреждения сосудов и протоков.
Болезни внутренних органов приводят к развитию вторичных изменений. Поэтому перед проведением операции важно тщательно обследоваться. Частые хирургические ошибки, приводящие к осложнениям – недостаточный гемостаз и доступ к брюшной полости.
Существует несколько разновидностей последствий:
- ранние;
- поздние;
- операционные.
Частое явление – возникновение вторичного кровотечения. Оно связано с соскальзыванием медицинской нити, которой перевязываются кровеносные сосуды. Если кровотечение внутреннее, пациенту показано повторное проведение операции. Для его остановки накладывается клипса или лигатура.
Чтобы восполнить запасы крови, необходимо провести переливание коллоидного или солевого раствора. Именно поэтому после хирургического вмешательства пациенту нужно быть под строгим наблюдением врача. Часто в области желчного пузыря возникают острые боли. В таком случае необходимо пройти дополнительную комплексную диагностику, чтобы исключить вероятность воспаления соседних органов. Об этой патологии свидетельствует резкое повышение температуры тела.
Альтернатива операции
На начальной стадии болезни удалять орган не требуется. После комплексной диагностики врач назначит пациенту прием препаратов, которые помогут восстановить основные функции печени. Это гепатопротекторы, в составе которых содержится урсодезоксихолевая кислота.
Длительность терапии обычно зависит от формы болезни. В среднем это 2-3 месяца. Если в желчном пузыре обнаружены единичные камни во время проведения ультразвукового исследования, их можно удалить лазерным лучом или разжижать хенотерапией. Наибольшую популярность приобретает новый способ лечения. В полость желчного пузыря вводят катетер и шприц. Он помогает удалить желчь и все растворенные кристаллы.
Еще одна эффективная методика – Болотова-Наумова. Камни растворяют при помощи свежей куриной желчи. Начинать такую терапию нужно только после комплексной диагностики брюшной полости.

